ARTIGOS ORIGINAIS
RETOCOLITE ULCERATIVA (RCU): PERFIL EVOLUTIVO CLÍNICO ENDOSCÓPICO. ESTUDO RETROSPECTIVO
Ulcerative Colitis: Clinical and Endoscopic Profile. A Retrospective Study
Edson Jurado da Silva¹; Iara Vasconcellos Seixas²
1 Serviço de Coloproctologia do Hospital dos Servidores do Estado-RJ Ministério da Saúde, Serviço de Endoscopia Digestiva da Casa de Portugal RJ e clínica privada; 2 Serviço de Coloproctologia do Hospital dos Servidores do Estado-RJ Ministério da Saúde.
RESUMO: Objetivo: Analisar o perfil da RCU. Casuística e Métodos: Análise retrospectiva de pacientes acompanhados pelos autores de 1996 a 2006. Confrontamos topografia das lesões, colonoscopia / histopatologia com ênfase na displasia e CCR. Rastreamos displasia após 7 anos de doença. Teste t de Student foi usado para média e qui-quadrado para números absolutos. P< 0,05 significativo. Resultados: 127 pacientes, 40 homens e 87 mulheres. Média de idade 47±13 N=61 (48%) na pancolite e 45±15 na colite esquerda N=66 (52%) p> 0,05 para idade. Displasia em 9 (7%), 8 (6%) na pancolite p< 0,01. Dois (2%) em mucosa lisa e 7 (12,5%) em portadores de nodularidade e DALM (dysplasia associated lesion or mass) p< 0,05. Pseudopólipos N=55 (43%). CCR em 7 (5,5%). 13 colectomizados (10%), 3 por intratabilidade, 3 por megacólon tóxico, 1 por displasia com tumor na peça e 6 com CCR. CCR tinham mais de 12 anos de doença. Em 3 (2,3%) com doença ativa à histopatologia não foi detectado sangue macroscópico nas fezes. Conclusões: Reafirmamos a necessidade de vigilância para displasia e CCR. Pancolite aumenta risco de displasia e CCR. A idade não interfere na extensão da doença. Sangue nas fezes é importante no diagnóstico.
Descritores: Colite, displasia, câncer, colonoscopia.
INTRODUÇÃO
A RCU é importante pela sua cronicidade, morbidade e associação com o CCR
(1, 2). Os fatores de risco para o desenvolvimento do CCR são: tempo
e gravidade da doença, história familiar para CCR,
associação com colangite esclerosante primária e a
presença de displasia (3, 4, 5, 6, 7,
8).
OBJETIVO
Analisar o perfil clínico evolutivo da
RCU com ênfase no acompanhamento
colonoscópico.
PACIENTES E MÉTODOS
Análise retrospectiva de pacientes
acompanhados pelos autores em clínica privada, Serviços
de Endoscopia Digestiva da Casa de Portugal e de Coloproctologia do HSE- MS do Rio de Janeiro,
no período de 1996 a 2006. Foram incluídas somente
as formas típicas da doença. Confrontamos topografia
das lesões, colonoscopia/histopatologia com ênfase no
diagnóstico de displasia e do CCR. Rastreamos
displasia após 7 anos do início ou do diagnóstico da doença.
Teste t de Student foi usado para análise da média e
desvio padrão, e qui-quadrado para estudo de números
absolutos. P< que 0,05 foi considerado significativo.
RESULTADOS
Preencheram os parâmetros para este
estudo 127 pacientes, sendo 87 do sexo feminino e 40 do
sexo masculino. O mais jovem com 18 e o mais velho
com 72 anos de idade na data da avaliação.
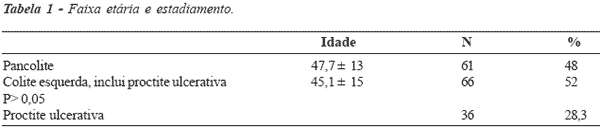
A Tabela 1 mostra a idade em anos confrontada com a topografia ou estadiamento da doença.
 |
 |
 |
 |
 |
 |
DISCUSSÃO
A presença de pancolite é importante na
evolução e progressão da RCU e deverá ser
topograficamente confirmada por estadiamento histopatológico
(9). Neste contexto, a displasia foi mais freqüente
em mucosa macroscopicamente doente, isto é,
com nodularidade e DALM , como se pode observar
nas TABELAS 2 e 3, fato consoante com a literatura
especializada (10). Embora menos freqüente, a
displasia poderá ser também detectada em mucosa lisa e
aparentemente normal. Para aprimorarmos o índice de
diagnóstico, devemos aumentar o número de
fragmentos obtidos. Costumamos coletar cerca de 30
fragmentos. Eventualmente, usamos cromoscopia com
índigo carmin à 0,4 % com aparelho de magnificação,
embora na nossa experiência não percebamos
vantagem, pois a presença de muco, nem sempre fácil de ser
retirado, induz-nos a impressão de se tratar de
pitts IV, que significa displasia com CCR invasivo. Parece
existir consenso, quando concordamos, que
conseguimos melhorar nosso desempenho diagnóstico
aumentando o tempo do exame, isto é, trocamos o tempo
dispendido no número elevado de biópsias em tempo maior no
escrutínio detalhado da mucosa, procurando detalhes
em anormalidade para com isso dirigir melhor o local
das biópsias (11-12-13).
Nem sempre é fácil distinguir pseudopólipo
de DALM e de adenoma. Adenoma costuma se
manifestar como pólipo, que geralmente ocorre em
mucosa macroscopicamente normal, e deverá ser retirado,
sempre que for possível em peça única. O diagnóstico
final será histopatológico. Sendo adenoma um
epitélio displásico, como tal será rotulado e o tratamento
através polipectomia com alça diatérmica está bem
definido. DALM, achado característico de doença
inflamatória crônica intestinal, sobretudo RCU, se
encontra em área doente e às vezes se confunde com
pólipo inflamatório ou pseudopólipo, com a diferença de
que este não é neoplásico, exibe apenas processo
inflamatório característico da RCU, enquanto aquele
apresenta-se como lesão displásica elevada,
confirmada histopatológicamente quando da sua retirada.
DALM, portanto, se encontra em cólon doente, não raro
com displasia observada também em outras áreas,
multifocal, sendo importante fator na gênese do CCR na RCU
e um dos fatores determinantes na indicação
de proctocolectomia (14-15-16).
A pesquisa de displasia na RCU é muito
importante e deverá ser procurada sempre que
possível, em doença inativa, pois o epitélio em reparação
pode ser confundido com o displásico. Epitélio displásico
em mucosa lisa, menos freqüente, é passível de
tratamento endoscópico através a mucosectomia
(17). Não temos exemplo de epitélio displásico em mucosa lisa
tratado por via endoscópica, até porque nestas
circunstâncias só percebemos a presença de displasia
quando recebemos o laudo histopatológico. Um de nossos
pacientes apresentava displasia multifocal, inclusive
em área nodular. Era portador de doença há 21 anos,
com controle clínico difícil, e RCU iniciada no começo
da adolescência, motivo pelo qual optou-se
pela proctocolectomia. Na peça cirúrgica, na área
nodular em cólon direito próximo ao ceco, foi diagnosticada
a presença também de CCR não
identificado macroscopicamente. A indicação cirúrgica neste
cenário de displasia não é, no entanto, consenso
(15-18-19). As nossas indicações cirúrgicas estão
contempladas na TABELA 5.
A incidência de CCR na RCU vem diminuindo
(20), provavelmente devido ao melhor
aproveitamento do arsenal terapêutico. Tivemos 7 (5,5%) pacientes
portadores de CCR, (TABELA 5) com média de idade
49±9, (TABELA 4), que está abaixo do esperado quando
se trata do CCR esporádico. Embora faça parte da
nossa rotina atual, não tivemos computado o histórico
familiar com relação ao CCR na amostragem estudada.
A presença de sangue vivo nas fezes em
portadores de RCU foi parâmetro estudado e é
fundamental para seu diagnóstico, e a TABELA 6
confirma esta assertiva, quando mostra, que doença ativa
confirmada por exame histopatológico, está associada
a este achado em 97,6 % dos pacientes.
Temos por rotina avaliar nossos pacientes com o toque retal, pesquisando também o
aspecto macroscópico das dejeções, pois como já foi
descrito (21), o doente portador de RCU, seria um
fronteiriço entre a normalidade psicológica e a esquizofrenia,
e, portanto, esconderia ou negaria a doença,
dificultando assim o diagnóstico. Tivemos oportunidade de
confirmar esta afirmativa por várias vezes ao longo dos
anos durante exame proctológico sem preparo do cólon,
onde além do processo inflamatório difuso próprio da
RCU encontramos apenas sangue em meio a poucas
fezes líquidas, em alguém que refere somente apresentar
diarréia sem sangue. Tenho há muitos anos por
hábito, quando examino paciente do sexo masculino,
com hematócrito abaixo de 30 e história de diarréia
crônica, sem sangue, pensar como primeira hipótese o
diagnóstico de RCU, que começa a se delinear após o
toque, estando o dedo enluvado sujo de sangue.
CONCLUSÕES
1. Pancolite com a presença de mucosa
não lisa, pseudopólipos, nodularidade e
DALM, aumentam significativamente o risco de displasia e de CCR
em portador de RCU.
2. Displasia, sobretudo multifocal, é
fator determinante para a presença de CCR.
3. A idade não interfere na extensão
ou estadiamento topográfico da doença.
4. Sangue vivo nas fezes é determinante
no diagnóstico de RCU ativa e deverá ser procurado
independente do relato histórico do paciente.
ABSTRACT: Objectives: Ulcerative colitis is a risk factor for colorectal cancer CRC. The aim of this study was to evaluate the profile of this disease. Methods: Retrospective data of patients with ulcerative colitis observed between 1996 and 2006 were analyzed for colonoscopic/histological findings. Colonoscopy surveillance started 7 years after disease onset. Student t test was used for means and chi-square to compare frequency. A p<0.05 was considered significant. Results: 127 patients were enrolled in this study, being 40 male and 87 female. Mean age was 47±13 years N=61 (48%) for pancolitis, 45±15 years N=66 (52%) for left side colitis p>0,05 for age. Dysplasia was present in 9 (7%) being 8 (6%) in pancolitis p<0,01. Among displastic patients 2 (2%) had it in flat mucosa and 7 (12,5%) in nodularity and DALM (dysplasia associated lesion or mass) p<0,05. Post-inflammatory polyps were seen in 55 (43%). CRC was diagnosed in 7 (5,5%). 13 (10%) underwent proctocolectomy, 3 for refractory disease, 3 for toxic megacolon, 1 for dysplasia with tumor diagnosed only at the surgical specimen and 6 for CRC. All of the CRC patients had disease for more than 12 years. Macroscopic blood on stools was seen in all but 3 (2%) with active disease by histology p<0,01. Conclusions: Ulcerative colitis is a risk factor for dysplasia and CRC in longstanding extensive disease with abnormal looking mucosa at colonoscopic surveillance. Age does not interfere with extension of disease. Blood means active disease.
Key words: Colitis, dysplasia, cancer, colonoscopy.
REFERÊNCIAS
1. Lakatos L, Mester G, Erdelyi Z, David G, Pandur T,
Balogh M et al. Risk factors for ulcerative colitis-associated
colorectal cancer in a Hungarian cohort of patients with ulcerative
colitis: results of a population-based study. Inflamm bowel
Dis 2006;12:205-11.
2. van Hogezand RA, Eichhorn RF, Choudry A, Veenendaal
RA, Lamers CB.Malignancies in inflammatory bowell disease:
fact or fiction? Scand J Gastroenterol Suppl 2002;236:48-2.
3. Goldblum JR. The histologic diagnosis of dysplasia,
dysplasia-associated lesion or mass, and adenoma: a
pathologist`s perspective. J Clin Gastroenterol 2003;36 (5 Suppl):S 63-9.
4. Itzkowitz SH, Harpaz N. Diagnosis and management
of dysplasia in patients with inflammatory bowel
diseases. Gastroenterology 2004;126:1634-48.
5. Loftus EV. Epidemiology and risk factors for
colorectal dysoplasia and cancer in ulcerative colitis. Gastroenterol
Clin North Am 2006;35:517-31.
6. McKenna BJ, Appelman HD. Dysplasia can be a pain in
the gut. Pathology 2002;34:518-28.
7. Riegler G, Bossa F, Caserta L, Pera A, Tonelli F,
Stumiolo GC et al. Colorectal cancer and high grade
dysplasia complicating ulcerative colitis in Italy. A
retrospective co-operative IG-IBD study. Dig Liver Dis
2003;35:628-34.
8. Ullman T, Croog V, Harpaz N, Sachar D, Itzkowitz
S. Progression of flat low-grade dysplasia to advanced
neoplasia in patients with ulcerative colitis.
Gastroenterology 2003;125:1311-9.
9. Mathy C, Schneider K, Chen YY, Varma M, Terdiman
JP, Mahadevan U. Gross versus microscopic pacolitis and
the occurrence of neoplasia in ulcerative colitis. Inflamm
Bowell Dis 2003;9:351-5.
10. Rutter MD, Saunders BP, Wilkinson KH, Rumbles S,
Schofield G, Kamm MA et al. Cancer surveillence in
longstanding ulcerative colitis: endoscopic appearances help predict
cancer risk. Gut 2004;53:1724-5.
11. Rutter MD, Saunders BP, Schofield G, Forbes A, Price
AB, Talbot IC. Pancolonic indigo carmine dye spraying for
the detection of dysplasia in ulcerative colitis. Gut
2004;53:256-60.
12. Rutter MD, Saunders BP, Wilkinson KH, Kamm
MA, Williams CB, Forbes A. Most dysplasia in ulcerative colitis
is visible at colonoscopy. Gastrointest Endosc 2004;60:334-9.
13. Toruner M, Harewwood GC, Loftus EV, Sandborn
WJ, Tremaine WJ, Faubion WA et al Endoscopic factors in
the diagnosis of colorectal dysplasia in chronic
inflammatory bowel disease. Inflamm Bowel Dis 2005;11:428-34.
14. Friedman S, Odze RD, Farraye FA. Management of
neoplastic polyps in inflammatory bowel disease. Inflamm Bowell
Dis 2003;9:260-6.
15. Odze R. Diagnostic problems and advances in
inflammatory bowel disease. Mod Pathol 2003;16:347-58.
16. Torres C, Antonioli D, Odze RD. Polypoid dysplasia
and adenomas in inflammatory bowel disease: a clinical,
pathologic, and follow-up study of 89 polyps from 59 patients. Am
J Surg Pathol 1998;22:275-84.
17. Hursltone DP, Sanders DS, Atkinson R, Hunter
MD, McAlindon ME, Lobo AL et al. Endoscopic mucosal
resection for flat neoplasia in chronic ulcerative colitis: can we
change the endoscopic management paradigm? Gut 2007;56:838-46.
18. Befrits R, Ljung T, Jaramillo E, Rubio C. Low-grade
dysplasia in extensive, long-standing inflammatory bowel disease:
a follow-up study. Dis Colon Rectum 2002;45:615-20.
19. Ekbom A Motion- colonoscopic surveillence is more
cost effective than colectomy in patients with ulcerative
colitis: argument against the motion. Can J Gastroenterol
2003;17:122-4.
20. Rubio CA, Befrits R, Ljung T, Jaramillo E, Slezak P.
Colorectal carcinoma in ulcerative colitis is decreasing in
Scandinavian countries. Anticancer Res 2001;21:2921-4.
21. Karush. Daniels. Flood. O´Connor. Psychoterapy in
chronic ulcerative colitis.Philadelphia ( PA ); W B
Saunders Company;1977.
Endereço para correspondência:
Rua Rodolfo de Souza 105 - Vila Isabel
Rio de Janeiro, RJ, Brasil
CEP: 20551-270
Tel/Fax: 21 2520-5115
E-mail: edsonjurado@alternex.com.br
Recebido em 11/02/2008
Aceito para publicação em 29/02/2008
Trabalho realizado no Serviço de Coloproctologia do HSE-RJ, no Serviço de Endoscopia Digestiva da Casa de Portugal e em consultório particular - Rio de Janeiro - RJ - Brasil.