
ARTIGOS ORIGINAIS
COMPLICAÇÕES DOS ESTOMAS EM CÂNCER COLORRETAL: REVISÃO DE 21 COMPLICAÇÕES EM 276 ESTOMAS REALIZADOS EM 870 PACIENTES PORTADORES DE CÂNCER COLORRETAL
Complications of Stomas in Colorectal Cancer: Review of 21 Complications in 276 Stomas Carried out in 870 Patients with Colorectal Cancer
Geraldo Magela Gomes da Cruz1, JosÉ Roberto Monteiro Constantino2, Bruno Cunha Chamone2, MÕnica MourthÉ de Alvim Andrade2 e Daniel Martins Barbosa Medeiros Gomes2
1 Mestre, Doutor e Professor Titular de Coloproctologia; 2 Pós-graduandos lato sensu em Coloproctologia (residência e especialização) da Faculdade de Ciências Médicas de Minas Gerais - MG - Brasil.
Resumo: Em uma casuística de 24.600 pacientes, 923 eram portadores de tumores de intestino grosso (3.8%), dos quais 870 eram tumores colorretais (94,2%), dos quais 490 eram câncer nos cólons (53,1%) e 380 no reto (41,2%), e apenas 53 tumores anais (5,7%). No decurso da abordagem cirúrgica foram executados 276 estomas. O objetivo deste trabalho é estudar os 870 pacientes portadores de câncer colorretal, analisando, especificamente, os 276 estomas criados nos mesmos (31,7%), estratificando-os em temporários e definitivos, descrevendo suas modalidades e indicações, bem como suas complicações e abordagem das mesmas. O índice de operabilidade foi de 98,1% (853 pacientes). O índice de ressecção de tumores foi de 90,6% (778 pacientes). As técnicas cirúrgicas mais usadas foram as ressecções abdominais com anastomose (617 casos, 70,9%), seguidas pelas amputações abdominoperineais (15,5%). A incidência de estomas foi de 31,7% (276 casos), sendo 73 temporários (8,4%) e 203 definitivos (23,3%). O estoma mais realizado foi a colostomia terminal (181 casos, 21,2%), sendo o estoma temporário mais comum a ileostomia em alça (33 casos, 3,9%) e o estoma definitivo mais comum a colostomia terminal (156 casos, 18,3%). A incidência de complicações foi de 7,6% (21 casos), sendo o estoma que mais complicou a colostomia em alça (9,1%) e a ileostomia em alça (9,1%), e o que menos complicou a ileostomia terminal (0%). As complicações mais freqüente foram os prolapsos (seis casos), seguidos pelas necroses (cinco casos) e pelas estenoses tubulares (cinco casos). A técnica mais comum usada na complicação dos estomas foi a incisão pericolostômica e correção do estoma (12 casos), e a laparotomia com colectomia e confecção de novo estoma (cinco casos).
Descritores: Enterostomia, colostomia, estomas e câncer colorretal, câncer colorretal, complicaçőes de estomas.
INTRODUÇÃO
Os princípios da boa confecção de um
estoma estão muito bem delineados, como ressaltados por
inúmeros trabalhos científicos 1, 19, 20, 21,
22, incluindo: a irrigação da extremidade do intestino destinado a ser
o estoma deve estar bem irrigado, sem tração ou
tensão; a extremidade do cólon deve ser exteriorizado
através da parede abdominal, interposto através do
músculo reto abdominal e suturado à pele. Todavia,
nenhum método garante que complicações posteriores,
imediatas e / ou mediatas não possam sobrevir, embora
minoradas pela atenção em relação aos princípios
referidos 1. Mas a verdade é que a maioria das
complicações pode ser evitada, desde que levados em
consideração os princípios básicos fisiológicos e anatômicos
frizados por Borges 21. Da mesma forma, o fechamento
dos estomas não é um procedimento absolutamente
seguro, como afirma Aguilar-Nascimento
22, que ressalta os requisitos indispensáveis para se evitarem
complicações com o fechamento dos estomas, que foram
criados para se evitarem complicações da cirurgia de
base executada no paciente.
Complicações dos estomas:
Apesar dos avanços da técnica operatória, a
confecção de um estoma (do intestino delgado ou do
cólon) deve ser assumida por especialistas que têm
experiência, sabendo, além de confeccionar um estoma,
evitar e gerir possíveis complicações decorrentes
19, 20. Talvez as três causas mais importantes de
complicações sejam: a falta de experiência da equipe cirúrgica,
o abandono da confecção do estoma para ser
executado pelo membro da equipe que tem menor experiência e
o regime de cirurgia em que o estoma é
confeccionado. A falta de experiênccia da equipe é fundamental,
podendo ser a principal causa das complicações:
muitos cirurgiões gerais realizam, talvez, apenas duas ou
três ileostomias por ano. A delegação da confecção
do estoma pela equipe cirúrgica para ser feito pelo
residente, ainda sem experiência, que fica responsável
pelo fechamento da ferida abdominal e pela confecção
do estoma é uma segunda causa de complicações
muito comum. E, por último, o regime cirúrgico em que
o estoma é realizado: o intento da equipe cirúrgica
frente a uma condição urgente, como um abdome
agudo perfurativo ou obstrutivo é salvar a vida do
paciente, podendo ficar o estoma em posição secundária e
merecer menor atenção, o que pode ser fatal. Apenas
para se exemplificar: numa colectomia total com
ileostomia na abordagem de um megacólon tóxico em um
paciente grave (comprometimento severo da função
cardíaca, pulmonar ou renal), o cólon deve ser removido e
o estoma deve ser confeccionado o mais rapidamente possível, fato que pode levar a equipe cirúrgica a
relegar o rigor na realização do estoma
2, 19, 20, 22.
Outra razão para surgirem dificuldades
que redundam em complicações é a pouca
familiaridade da equipe cirúrgica com os periféricos de um
estomas, como posicionamento correto do mesmo na
parede abdominal, além da maturação do estoma. Além
de problemas com o dispositivo propriamente dito, as
principais causas de morbidade de uma ileostomia são
o posicionamento incorreto e falhas técnicas na
confecção do estoma.
Dentre as complicações desenvolvidas
pelos estomas podem ser enumeradas: isquemia,
necrose, abscesso paracolostômico, hérnia
paracolostômica, hemorragia, estenose, prolapso e procidência,
lembrando que o desabamento decorre de uma
complicação anterior.
Isquemia e necrose: tanto a isquemia quanto a necrose decorrem de deficiência de irrigação sanguínea da alça estomizada 19, 20, 22. E a insuficiência irrigatória pode decorrer tanto por ligaduras de artérias prejudicando as que irrigam a extremidade intestinal destinada a ser sede do estoma quanto pela tração do pedículo da referida alça intestinal. Dentre os vários fatores dificultadores, dois merecem destaques especiais: (a) o ramo ascendente da artéria cólica esquerda não é preservado, uma consequência da ligadura alta da artéria mesentérica inferior muito próximo à aorta; (b) a artéria marginal de Drummond é seccionada ou a circulação colateral a partir das cólicas médias é insuficiente 19, 20. Detectando-se isquemia ou necrose de um estoma deve ele ser abordado cirurgicamente de imediato, caso contrário, ocorrem desdobramentos que podem comprometer a vida do paciente e dificultar a abordagem cirúrgica retardada: (a) deiscência da maturação do estoma à pele com conseqüente retração ou estenose, e (b) o estoma pode retrair e cair dentro da cavidade abdominal causando peritonite fecal, quadro bem mais grave que o anterior. Na primeira eventualidade (retração ou estenose), se o paciente não pode lidar com elas, a revisão cirúrgica torna-se necessária. A dilatação isolada da pele ao nível da estenose não é recomendada, pois o trauma de manipulação pode causar hemorragia e maior reação inflamatória, agravando a situação. A retração pode dificultar ou até mesmo impossibilitar a adaptação de bolsas, prejudicando a qualidade de vida do paciente. A laparotomia com ressecção da extremidade do intestino exteriorizado e a criação de um novo estoma fazem-se necessárias. Constatando-se tensão ou tração da alça estomizada, deve-se proceder a uma ampla liberação da extremidade intestinal, mesmo com ressecção segmentar de intestino, a fim de se permitir melhor liberação do cólon e confecção de novo estoma.
Abscesso paracolostômico e perfuração: O abscesso paracolostômico, quando de pequeno porte e decorrente de infeção do tecido periestomal, pode ser drenado, nenhuma complicação decorrendo do mesmo. Todavia, o principal mecanismo de formação de um abscesso é a perfuração da extremidade intraparietal da extremidade intestinal estomizada 19, 20, 22. Destarte, o conteúdo intestinal é o fator que alimenta o abscesso. A principal causa dos abscesos decorrentes de perfuração intestinal é representada por pontos perfurantes para fixar a parede do intestino em alguma estrutura parietal em torno do estoma (peritônio, aponeurose ou mesmo pele). Outra causa é a doença de base do paciente, que pode ser uma doença de Crohn, que, por si só, já é uma doença fistulizante. A abordagem cirúrgica geralmente inclui laparotomia e relocalização da colostomia, mas alguns autores relatam resultados satisfatórios com adequada drenagem cirúrgica e hiperalimentação intravenosa ou de uma dieta elementar.
Hemorragia: É uma
complicação incomum, sendo mais observada em pacientes
com ileostomia que com colostomia, sobretudo devido a
doença inflamatória intestinal e em associação
com colangite esclerosante. É muito importante ressaltar
que pacientes usuários de drogas anticoagulantes ou
anti-agregantes plaquetários, da mesma forma, podem
apresentar tal complicação, seja em decorrência de
doenças de base, seja de drogas em uso
19, 20, 22.
A abordagem inicial pode ser a pressão
local direta e/ou aplicação de gelo. Outras alternativas,
como a sutura hemostática das áreas sangrantes,
administração de beta-bloqueadores e escleroterapia (por
meio de polidocanol, fenol - 5% - em óleo de amêndoa,
ou tetradecil sulfato) foram tentados com diferentes
graus de sucesso 10, 11.
Prolapso e procidência: Não são complicações comuns, mas podem ocorrer, sobretudo associados a hérnias paracolostômicas. As causas mais prováveis são: (a) exagerada abertura na parede abdominal, com confecção de túnel parietal muito amplo; (b) alça de sigmóide muito alongada e redundante; e (c) súbito aumento da pressão intra-abdominal 13, 19, 20, 22. O problema ocorre mais freqüentemente em pacientes que tenham sido submetidos à colostomia em alça do que nos com colostomia terminal. A condição é freqüentemente associada com hérnia paracolostômica. Uma boa abordagem cirúrgica pode ser uma adequada fixação do mesentério e do próprio cólon proximal ao peritonio parietal, que pode evitar recidiva da complicação. Na ausência de uma hérnia associada, o tratamento de um prolapso geralmente não requer uma laparotomia. Se o prolapso ocorre relativamente pouco tempo depois de ter sido construído, a colostomia é incisada na junção mucocutânea e o cólon liberado, ressecado, e ressuturado. Se o prolapso ocorre vários meses após a operação inicial, a incisão deve ser feita dentro da mucosa, em vez da pele 6. É interessante notar que procedimentos de fixação local do prolapso, não conseguem evitar a recidiva do mesmo 6.
Hérnia paracolostômica: A
hérnia pode ter três causas: (a) criação de túnel
parietal muito amplo; (b) confecção do estoma na própria
incisão da laparotomia; e (c) passagem da extremidade
do intestino a ser estomizada lateralmente ao músculo
reto do abdome 14, 19, 20, 22.
As opções de abordagens para o reparo
da hérnia paracolostômica são geralmente ditadas
pela suas dimensões: defeitos relativamente pequenos
podem ser reparados por sutura direta. Todavia,
defeitos maiores podem requerer ressecção do estoma,
reparo da parede abdominal e mesmo re-maturação do
estoma. É sempre melhor utilizar o próprio tecido do
paciente para o reparo do defeito; mas, em casos de
defeitos com maiores dimensões ou de reconstrução maciça
de hérnias, pode haver neccessidade de inserção de
material sintético (e.g., malha de Marlex ou Gore -
Tex.2, 35).
OBJETIVO
Em uma casuística de 24.000 pacientes,
923 eram portadores de tumores de intestino grosso,
870 dos quais eram tumores colorretais, dos quais 490
eram câncer nos cólons (53,1%) e 380 no reto (41,2%)
e apenas 53 tumores anais (5,7%). No decurso da
abordagem cirúrgica foram executados 276 estomas.
O objetivo deste trabalho é estudar os 870 pacientes
portadores de câncer colorretal, analisando,
especificamente, os 276 estomas criados nos mesmos
(31,7%), estratificando-os em temporários e definitivos,
descrevendo suas modalidades e indicações, bem como
suas complicações e abordagem das mesmas. São
analisados, ainda, os dados relacionados às várias cirurgias
a que os pacientes foram submetidos, tanto como
casos eletivos quanto casos de urgência, estudando os
que receberam estomas, seja como opção cirúrgica em
cirurgias eletivas (e.g., estomas protetoras de anastomoses), seja como opção de conduta em
cirurgias de urgência (impossibilidade de anastomose
imediata), ou mesmo como alternativa cirúrgica única
(pacientes com tumores irressecáveis).
MATERIAL E MÉTODO
O material provém de um fichário
contendo 24.000 pacientes, dos quais 870 eram portadores
de câncer colorretal. A casuística analisada
constitui-se desses 870 pacientes, analisando, especificamente,
os 276 estomas realizados nos mesmos, seja como
opção cirúrgica única em casos de urgência e
tumores irressecáveis, seja como estomas integrantes do
próprio ato cirúrgico (e.g., amputação
abdominoperineal, proctocolectomia com ileostomia), seja como
estomas temporários para proteção de anastomoses, ou
como primeiro tempo de intervenções em casos de urgência.
RESULTADOS
Incidência de câncer no intestino grosso estratificados
pelos cólons, reto e ânus: houve 490 casos
de tumores localizados nos cólons (53,1%), seguidos
pelos tumores de reto (380 casos, 41,2%), e apenas
53 tumores (5,7%) localizados no ânus e canal anal
(tabela 1 e figura 1).
 |
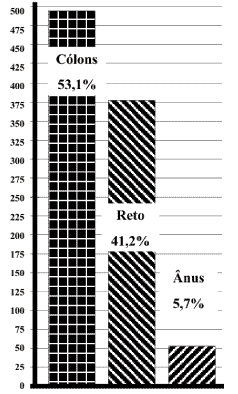 |
Figura 1 - Distribuição de 973 tumores anocolorretais. |
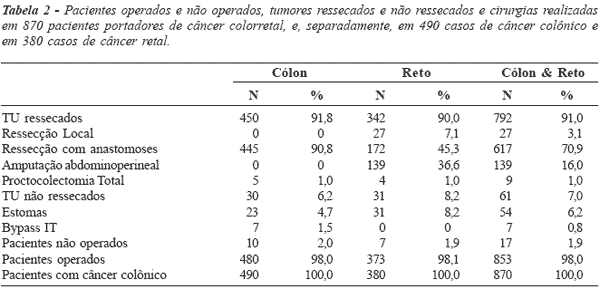
Pacientes operados e não operados, tumores ressecados e
não ressecados e cirurgias realizadas em 870 pacientes portadores de
câncer colorretal, e, separadamente, em 490 casos de câncer colônico
e em 380 casos de câncer retal: 450 dos 490 tumores colônicos foram ressecados (91,8%),
sendo 445 por ressecção com anastomose (90,8%) e
cinco por proctocolectomia total (1,0%); dos 30 pacientes
portadores de tumores não ressecados (6,2%), 23
(4,7%) foram submetidos a estomas e sete (1,5%) a
bypass ileotransverso; tendo 10 pacientes (2,0%) não sido
cirúrgicos (tabela 2 e figura 2).
 |
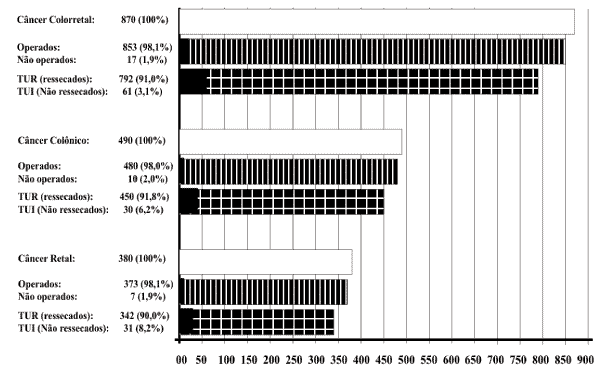 |
Figura 2 - Pacientes operados e não operados, tumores
ressecados e não ressecados em 870 pacientes portadores de
câncer colorretal e, separadamente, em 490 pacientes portadores de
câncer colônico e 380 portadores de câncer retal. |
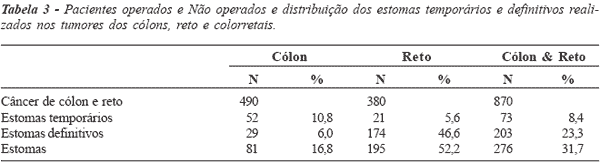
Pacientes operados e não operados e distribuição dos
estomas temporários e definitivos realizados nos tumores dos cólons, reto
e colorretais: dos 490 pacientes portadores de tumores colônicos, em 52 foram feitos estomas
temporários (10,8%) e em 29 foram feitos estomas
definitivos (6,0%), totalizando 81 estomas (16,8%)
(tabela 3 e figura 3).
 |
 |
Figura 3 - Distribuição dos estomas temporários, definitivos
e suas totalizações nos pacientes portadores de câncer nos
cólons, reto e colorretais. |
Estudo comparativo das várias modalidades de estomas
executados nos 480 pacientes operados por câncer colônicos, nos 373
pacientes operados por câncer retal e totalização dos 853 pacientes
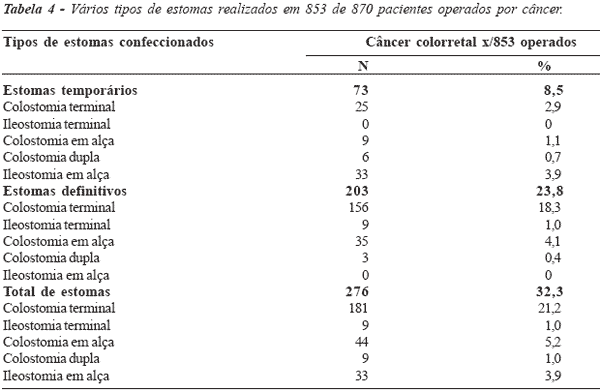
operados por câncer colorretal: Dos 276 estomas realizados em 853 pacientes operados
por câncer colorretal (31,7%), 73 foram temporários
(8,4%) e 203 definitivos (23,3%). Foram das seguintes
modalidades os 73 estomas temporários: 25 colostomias
terminais (2,9%), nove colostomias am alça (1,1%),
seis colostomias duplas (0,7%) e 33 ileostomias em
alça (3,9%). Entre os 203 estomas definitivos (23,8%),
156 foram colostomias terminais (18,3%), nove
ileostomias terminais (1,0%), 35 colostomias em alça (4,1%) e
três colostomias duplas (0,4%). Na totalização, dos
276 estomas realizados (32,3%), 181 foram
colostomias terminais (21,2%), nove ileostomias terminais
(1,0%), 44 colostomias em alça (5,2%), nove colostomias
duplas (1,0%) e 33 ileostomias em alça (3,9%)
(tabela 4 e figura 4).
 |
 |
Figura 4 - Figura representativa dos vários tipos de estomas
realizados em 853 de 870 pacientes operados por câncer. |
Estudo comparativo das complicações apresentadas pelas
várias modalidades de estomas executados nos 480 pacientes
operados por câncer colônicos, nos 373
pacientes operados por câncer retal e totalização dos 853 pacientes
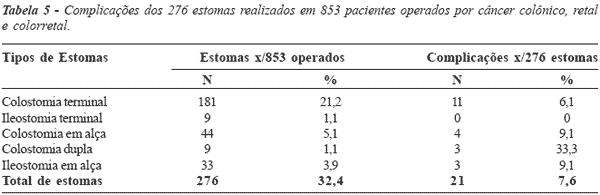
operados por câncer colorretal: Dos 276 estomas realizados em 853 pacientes operados
por câncer colorretal, 21 desenvolveram
complicações (7,6%), sendo os seguintes os índices de
complicações por modalidades dos estomas: onze das 181
colostomias terminais (6,1%), quatro das 44 colostomias em
alça (9,1%), três das nove colostomias duplas, três das
33 ileostomias em alça (9,1%), não tendo sido
observadas complicações nas nove ileostomias terminais (0%)
(tabela 5 e figura 5).
 |
 |
Figura 5 - Complicações dos 276 estomas realizados em 853
pacientes operados por câncer colorretal. |
Distribuição dos vários
tipos de complicações dos estomas em câncer dos cólons e do reto
pelas modalidades dos mesmos: Foram as
seguintes as 21 complicações dos 276 estomas
(7,6%) confeccionados em 853 cirurgias realizadas em
870 pacientes portadores de câncer colorretal: onze
complicações das colostomias terminais (duas necroses,
três desabamentos, quatro estenoses tubulares, um
prolapso e uma hérnia paracolostômica); quatro
complicações das colostomias em alça (duas necroses, um
desabamento e um prolapso; três complicações das
ileostomias em alça (dois prolapsos e uma necrose; três
complicações das colostomias duplas (duas estenoses
tubulares). Assim, das 21 complicações dos estomas para
câncer colorretal foram seis prolapsos, cinco necroses,
cinco estenoses tubulares, quatro desabamentos e uma
hérnia paracolostômica (tabela 6 e figura
6).
 |
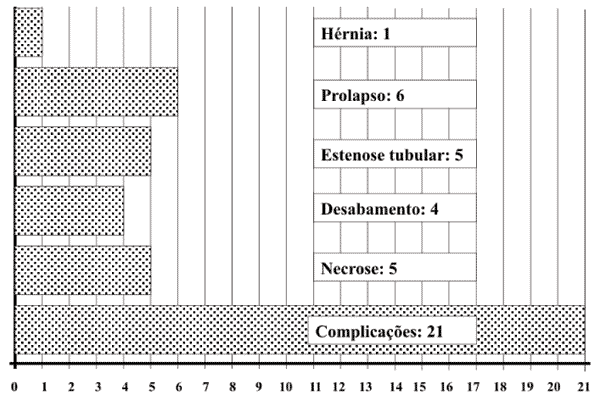 |
Figura 6 - Distribuição e incidência dos vários tipos de
complicações (21) dos vários tipos de estomas (276) realizados em
853 cirurgias em 870 pacientes portadores de câncer colorretal. |
Abordagens cirúrgicas das várias modalidades de
complicações dos estomas: Foram as seguintes as técnicas
cirúrgicas empregadas na resolução das 21
complicações apresentadas por 276 estomas:
incisão pericolostômica e correção do estoma em 12 casos
(um de necrose, dois de desabamento, quatro de
estenose tubular e cinco de prolapso); laparotomia
com colectomia e confecção de novo estoma em cinco
casos (quatro de necrose e um de prolapso);
laparotomia e confecção de novo estoma em três casos (dois
de desabamento e um de estenose tubular); e
laparotomia e mudança topográfica do estoma em um caso
(hérnia paracolostômica) (tabela 7 e figura
7).
 |
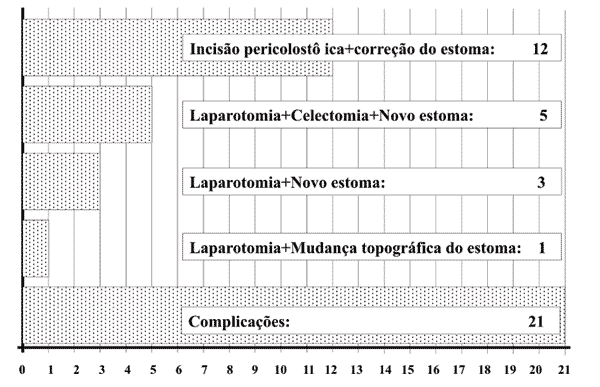 |
Figura 7 - Distribuição das várias abordagens cirúrgicas
das complicações dos estomas por suas modalidades de apresentação. |
DISCUSSÃO
Dos 276 estomas realizados em 853 pacientes operados por câncer colorretal 21 desenvolveram
complicações (7,6%), sendo os seguintes os índices de
complicações por modalidades dos estomas: onze das
181 colostomias terminais (6,1%), quatro das 44
colostomias em alça (9,1%), três das nove colostomias duplas,
três das 33 ileostomias em alça (9,1%), não tendo sido
observadas complicações nas nove ileostomias
terminais (0%). E foram as seguintes as 21 complicações
dos 276 estomas (7,6%): onze complicações das
colostomias terminais (duas necroses, três desabamentos,
quatro estenoses tubulares, um prolapso e uma
hérnia paracolostômica); quatro complicações das
colostomias em alça (duas necroses, um desabamento e um
prolapso; três complicações das ileostomias em alça
(dois prolapsos e uma necrose; três complicações
das colostomias duplas (duas estenoses tubulares).
Assim, das 21 complicações dos estomas para câncer
colorretal foram seis prolapsos, cinco necroses, cinco
estenoses tubulares, quatro desabamentos e uma
hérnia paracolostômica. E, foram as seguintes as
cirurgias empregadas na abordagem das 21 complicações
apresentadas por 276 estomas: incisão pericolostômica
e correção do estoma em 12 casos (um de necrose,
dois de desabamento, quatro de estenose tubular e cinco
de prolapso); laparotomia com colectomia e confecção
de novo estoma em cinco casos (quatro de necrose e
um de prolapso); laparotomia e confecção de novo
estoma em três casos (dois de desabamento e um de
estenose tubular); e laparotomia e mudança topográfica do
estoma em um caso (hérnia paracolostômica). Na aferição
de nossos resultados com a literatura verificamos o
seguinte:
Incidência de complicações: trabalhos sobre o assunto admitem índices de complicações que variam entre os extremos de 50% 2 a 7% 5, passando por medianas de 44% 3, 19,2% 4 e 10% 5. A incidência de complicações em nossa casuística ficou mais próxima dos achados de Marks et Ritchie 5, provavelmente por conta do período de observação, que não incluiu longos períodos de anos de vida do paciente em pós-operatório.
Estomas temporários: No
presente trabalho, dos 870 pacientes portadores de
câncer colorretal, 276 (31,7%) receberam estomas, dos
quais 73 (8,4%) foram estomas temporários. Os
estomas definitivos foram realizados em todos os pacientes
submetidos à amputação
abdominoperineal, proctocolectomia total com ileostomia e nos
tumores irressecáveis.
Meyerhardt et al 15 mostraram, em um
estudo multicêntrico com 1330 pacientes estomizados, que
a proporção de amputação abdominoperineal e a
conseqüente realização de colostomias definitivas no
tratamento do câncer retal baixo, está relacionada ao
volume de casos operados em cada serviço, sendo
46,4% nos serviços com baixo volume cirúrgico, 41,3%
naqueles com volume intermediário e 31,8% naqueles
com alto volume.6 Já a incidência de estomas
temporários varia na literatura, havendo incidências relatadas
de 30,7% (Anderson et al 7), 37% (Reynolds et al
8) e 41% (Roberts et al 9), muito diferente de nossas
observações.
Estomas definitivos: No presente trabalho, dos 870 pacientes portadores de
câncer colorretal, 276 (31,7%) receberam estomas, dos
quais 203 (23,3%) foram definitivos, todos decorrentes e
integrantes de amputação abdominoperineal
com colostomia terminal definitiva de cólon descendente,
de proctocolectomia total com ileostomia definitiva e
de abordagem cirúrgica de tumores irressecáveis.
Whittaker e Goligher 2 fizeram uma ampla
revisão de casuística de colostomia terminal
integrante da amputação abdominoperineal por câncer baixo
de reto (estomas definitivos), abordando 251
pacientes submetidos a essa cirurgia e que sobreviveram
durante pelo menos dois anos. Quase 50% desses
pacientes (aqueles que sobreviveram durante pelo menos
dois anos) desenvolveram alguma complicação
relacionada ao estoma. Compararam esses autores
2 os resultados da colostomia terminal extraperitoneal com os
da colostomia terminal intraperitonial, verificando
semelhança entre as duas, pois os índices de
complicações ligeiramente maiores nos estomas intraperitoniais
não eram estatisticamente significativos.
Em uma revisão de 130 casos de
colostomias terminais por câncer retal abordado por
amputação abdominoperineal, seguidos por uma média de 35
meses, Porter et al 3 constataram 69 complicações em
55 pacientes (44%), incluindo onze estenoses, nove
infecções de ferida cirúrgica, 14 hérnias, nove
obstruções de intestino delgado, quatro prolapsos, dois abcessos
e uma fístula periostomal.
Mealy et al 4 estudaram 120 pacientes
submetidos à colostomia de forma eletiva e de
emergência, relatando 19,2% de complicações, sem diferença
estatisticamente significativa entre os dois grupos -
emergência e eletivos. Dentre as complicações
relataram retrações e prolapsos colostômicos, e hérnias e
abscessos pericolostômicos.
Marks e Ritchie 5 revisaram uma
experiência com as complicações após amputação
abdominope-rineal por câncer do reto baixo entre 1968 e 1972
no Hospital St. Mark's. Dos 227 pacientes que
constituíram a base do estudo, três morreram no
pós-operatório. De longe a complicação mais comum dos
estomas terminais foi a hérnia pericolostômica, que ocorreu
em 23 pacientes (aproximadamente 10%).
Considerou-se que o risco acumulado de se desenvolver
hérnia paracolostômica no sexto ano após a cirurgia foi de
aproximadamente 33%. Os autores acreditavam que a colostomia extraperitoneal parecia oferecer
alguma protecção contra a hérnia. As outras complicações
relatadas incluíram retração, estenose, abscesso e
prolapso, sem especificação numérica. A incidência
cumulativa de complicações foi de aproximadamente 7%
5.
Estenose: A literatura apresenta pequeno número de trabalhos relacionados ao tema, destacando-se o relato de Allen-Mersh & Thomson 6. Nesse estudo, esses autores verificaram que, entre 125 pacientes com complicações de estomas, 65 apresentavam estenose (53%), portanto a complicação mais comum. Na grande maioria deles (61%) foi feita apenas excisão local do tecido cicatricial na junção mucocutânea (estoma-pele), com sucesso. Assim, a estenose foi a complicação mais comum, e a ressecção do anel fibrótico foi a cirurgia mais utilizada. Em nosso material, das 21 complicações observadas em 276 estomas, houve apenas quatro estenoses tubulares (estenoses resolvidas com ressecção de anel fibrótico não foram consideradas em nosso trabalho). Em todos os quatro casos fizemos incisão pericolostômica e correção do estoma.
Abscesso paracolostômico e perfuração e desabamento: Em nosso material houve quatro casos de desabamento decorrentes de abscessos paracolostômicos originados de perfuração por pontos transfixantes de sustentação do estoma. Dois dos quatro casos foram abordados por incisão pericolostômica e correção do estoma, e dois por laparotomia e confecção de novo estoma. O tratamento, geralmente, exige laparotomia e relocalização da colostomia, mas Reynolds et al 8 relataram manejo satisfatório por meio de uma adequada drenagem cirúrgica e hiperalimentação intravenosa, ou de uma dieta elementar.
Hemorragia: Não observamos um único caso de hemorragia decorrente de um estoma, mesmo considerando-se alguma doença de base que poderia sangrar. É uma rara complicação, sendo mais comumente visto em pacientes ileostomizados devido a doença inflamatória intestinal e em associação com colangite esclerosante. Roberts et al 9 identificaram 12 pacientes na Lahey Clinic, que tiveram hemorragia do estoma secundário a varizes, mas todos tinham colite ulcerativa. Dentre as várias abordagens propostas, destacam-se a aplicação direta de pressão local e a sutura hemostática das áreas sangrantes, administração de beta-bloqueadores e escleroterapia (por meio de polidocanol, fenol a 5% em óleo de amêndoa ou tetradecil sulfato) 10. Goldstein et al 11,em revisão, concluiram que o controle de grandes hemorragias por medidas locais é freqüentemente ineficaz, e que shunts porta-sistêmico podem ser uma solução heróica.
Prolapso e procidência: das 21 complicações de nossa casuística, seis foram
prolapsos ou procidência. Foram abordados por
incisão pericolostômica e correção do estoma (cinco casos)
e por laparotomia com colectomia e confecção de
novo estoma (um caso). Chandler e Evans
12 identificaram apenas dois casos de prolapso em 217 pacientes
submetidos à amputação abdominoperineal (0,9%). O
problema ocorre mais freqüentemente em pacientes
que tenham sido submetidos à colostomia em alça do
que nos casos de colostomia terminal, fato que justifica
esta incidência tão baixa. Segundo Kretschmer
13 as causas mais comuns são um exagerado túnel parietal
para passagem do estoma, uma alça de sigmóide
redundante ou um súbito aumento da pressão intra-abdominal.
A condição é freqüentemente associada com
hérnia paracolostômica. Adequada fixação do mesentério
e cólon ao peritonio tem sido sugerida como um
meio para evitar esta complicação.
Na ausência de uma hérnia associada, o
tratamento de um prolapso geralmente não requer
uma laparotomia. Se o prolapso ocorre relativamente
pouco tempo depois de ter sido confeccionado, o estoma
é incisado na junção mucocutânea e o cólon
liberado, ressecado, e ressuturado. Se o prolapso ocorre
vários meses após a operação inicial, a incisão deve ser
feita dentro da mucosa, em vez de na pele. Allen-Mersh
& Thomson 6 estudaram 16 indivíduos que foram
submetidos à cirurgia por prolapso de colostomia. Isto
representou 13% de complicações de estomas exigindo
operação. Os procedimentos de fixação local não
conseguiram evitar prolapsos recorrentes em dois terços
dos pacientes.
Hérnia paracolostômica:
Possíveis causas de hérnia periestomal incluem:
posicionamento do estoma lateralmente ao músculo reto
abdominal, posicionamento do estoma na própria incisão cirúrgica e
a confecção de túnel parietal muito amplo, passando
mais que dois dedos do cirurgião. Sjà &
dahl et al 14 estudaram a localização dos estomas em relação ao
músculo reto abdominal, e observaram que a incidência de
hérnia paraestomal foi de 2,8% quando exteriorizada através
do músculo, e de 21,6% quando o estoma era
posicionado lateralmente ao músculo reto abdominal, uma
diferença estatística altamente significativa.
As opções de abordagens para o reparo de
uma hérnia paracolostômica são geralmente ditada
pelas suas dimensões. Defeitos relativamente pequenos
podem ser reparados por sutura direta, ressecção
da colostomia, reparo da parede abdominal, e
rematuração do estoma. É sempre melhor utilizar o próprio
tecido do paciente para o reparo do defeito; todavia, em
casos de defeitos de grandes dimensões ou em
reconstruções maciças de hérnias, geralmente há
necessidade de se inserir um material sintético (e.g., malha
de Marlex ou Gore - Tex. 2, 35).
Allen-Mersh e Thomson 6 identificaram 42
indivíduos submetidos a reparo de hérnia
paracolostômica, uma incidência de 34% de todas as complicações
operatórias dos estomas. Reparo local falhou em
47%, reimplantação do estoma para o umbigo ou do lado
direito do abdome foi mais bem sucedido (57%). Reimplantação para o mesmo lado (esquerdo) foi
associado a uma elevada taxa de insucesso (86%).
Em nosso material observamos apenas um caso de hérnia paracolostômica (entre 21
complicações verificadas em 276 estomas), que foi corrigida
com laparotomia e mudança topográfica do estoma.
Certamente, o número tão reduzido de incidências de
hérnias paracolostômicas em nosso material decorreu
do fato de nosso estudo somente abranger as
complicações que ocorreram logo após o ato cirúrgico,
nunca ultrapassando três meses da intervenção cirúrgica.
E sabemos que as hérnias só podem ocorrer meses
ou até mesmo anos após a cirurgia.
CONCLUSÕES
1. O índice de operabilidade foi de 98,1%
(853 pacientes).
2. O índice de ressecção de tumores foi
de 90,6% (778 pacientes).
3. As técnicas cirúrgicas mais usadas foram
as ressecções abdominais com anastomose (617
casos, 70,9%), seguidas pelas amputações
abdominoperineais (15,5%).
4. A incidência de estomas foi de 31,7% (276
casos), sendo 73 temporários (8,4%) e 203 definitivos (23,3%).
5. O estoma mais realizado foi a colostomia terminal (181 casos, 21,2%), sendo o estoma
temporário mais comum a ileostomia em alça (33 casos,
3,9%) e o estoma definitivo mais comum a colostomia
terminal (156 casos, 18,3%).
6. A incidência de complicações foi de 7,6%
(21 casos), sendo o estoma que mais complicou a
colostomia em alça (9,1%) e a ileostomia em alça (9,1%), e o
que menos complicou a ileostomia terminal (0%).
7. As complicações mais freqüente foram
os prolapsos (seis casos), seguidos pelas necroses
(cinco casos) e pelas estenoses tubulares (cinco casos).
8. A técnica mais comum usada na
complicação dos estomas foi a incisão pericolostômica e
correção do estoma (12 casos), e a laparotomia
com colectomia e confecção de novo estoma (cinco casos).
Abstract: The author had the opportunity to attend 24,000 patients, 923 patients bearing cancer of the large bowel (3.8%). Eight hundred and seventy of them were colorectal cancer (adenocarcinoma) (94.3%) and 53 (5.7%) were carcinoma of the anus. In 490 cases (53.1%) cancer were localized in the colon and in 380 (41.2%) in the rectum. The aim of this report is to study these 870 patients bearing colorectal cancer analyzing, specially, the 276 stomas carried out (31.7%), classifying them in temporary and definitive, describing their modalities and indications as well as their complications and surgical techniques used to approach them. Operability rate was 98.1% (853 patients), being 90.6% (778 patients) the incidence of resected tumors. The most used surgical techniques to approach the disease were abdominal colon resection with anastomoses (617 cases, 70.9%) and abdominoperineal resection (15.5%). Stomas were made in 276 patients (31.7%), being 73 temporary (8.4%) and 203 definitive (23.3%). End colostomy was the most common type of stoma carried out (181 cases, 21.2%). Loop ileostomy was the most common temporary stoma (33 cases, 3.9%) and end colostomy the most common definitive stoma (156 cases, 18.3%). Incidence of complications was 7.6% (21 cases), and loop colostomy and loop ileostomy the stomas with the highest incidence of complications: 9.1% each. End ileostomy did not show any complication. The most frequent complication was stoma prolapse (six cases), necrosis (five cases) and stenosis (five cases). The main procedures for surgical approach were pericolostomy incision with correction of the stoma (12 cases) and laparotomy and colectomy making a new stoma (five cases).
Key words: Enterostomy, colostomy, stomas and colorectal cancer, colorectal cancer, complications of stomas.
REFERÊNCIAS
1. Turnbull RB Jr. Management of ileostomy. Am J
Surg 1953;86:617.
2. Whittaker M, Goligher JC. A comparison of the results
of extraperitoneal and intraperitoneal techniques for
construction of terminal iliac colostomies. Dis Colon Rectum 1976;19:342.
3. Porter JA, Salvati EP, Rubin RJ, et al. Complications
of colostomies. Dis Colon Rectum 1989;32:299.
4. Mealy K, O'Broin E, Donohue J, et al.
Reversible colostomyâ€"what is the outcome? Dis Colon
Rectum 1996;39: 1227.
5. Marks CG, Ritchie JK. The complications of
synchronous combined excision for adenocarcinoma of the rectum at
St. Mark's Hospital. Br J Surg 1975;62:901.
6. Allen-Mersh TG, Thomson JPS. Surgical treatment
of colostomy complications. Br J Surg 1988;75:416.
7. Anderson E, Carey LC, Cooperman M. Colostomy closure:
a simple procedure? Dis Colon Rectum 1979;22:466.
8. Reynolds HM Jr, Frazier TG, Copeland EM III.
Treatment of paracolostomy abscess without proximal
diverting colostomy: report of two cases. Dis Colon Rectum 1976;19:458
9. Roberts PL, Martin FM, Schoetz DJ Jr, et al. Bleeding
stomal varices: the role of local treatment. Dis Colon
Rectum 1990;33:547.
10. Hesterberg R, Stahlknecht CD, Röher HD.
Sclerotherapy for massive enterostomy bleeding resulting from
portal hypertension. Dis Colon Rectum 1986;29:275.
11. Goldstein WZ, Edoga J, Crystal R. Management of
colostomal hemorrhage resulting from portal hypertension. Dis
Colon Rectum 1980;23:86.
12. Chandler JG, Evans BP. Colostomy prolapse. Surgery
1978; 84:577.
13. Kretschmer KP. The intestinal stomas: indications,
operative methods, care, rehabilitation. Philadelphia: WB Saunders, 1978.
14. Sjà & dahl R, Anderberg B, Bolin T. Parastomal hernia
in relation to site of the abdominal stoma. Br J Surg 1988;75:339.
15. Meyerhardt et al 15 . In:
Cruz GMG. estudo retrospectivo de uma casuística de 380
casos de câncer retal ao longo de quatro décadas.
tese apresentada ao Programa de Pós-Graduação da Santa Casa de Belo Horizonte, como
requisito parcial para obtenção do grau de Doutor em Medicina.
Belo Horizonte, 2002.
16. cruz gmg, Ferreira RMRS & neves pm.
amputação abdominoperineal: uma cirurgia
fora de moda? estudo retrospectivo de 135 cirurgias
realizadas ao longo de quatro décadas. rev Bras Coloproct, 24 (2), 103-118, 2004.
17. cruz gmg, Ferreira RMRS & neves pm.
Cirurgias para Câncer Retal _ Estudo Retrospectivo de 380 Pacientes
Submetidos à Cirurgia para Câncer Retal, ao Longo de
Quatro Décadas. . Rev Soc Bras Coloproctologia 25 (4);
309-331, 2005.
18. cruz gmg, Ferreira RMRS & neves pm.
Estudo Retrospectivo de 47 complicações em 380 Pacientes Operados
de Câncer Retal. Rev Bras Coloproct, 26 (2); 138-155, 2006.
19. Cruz GMG. Técnica Cirúrgica: Incisões e
vias de acesso. In: Cruz GMG,
"Coloproctologia", Vol III, Parte XI,
Capítulo 110, pg. 1496-1503, Ed Revinter, Rio de Janeiro, RJ, 2000.
20. Cruz GMG. Princípios técnicos da Cirurgia dos
Estomas Intestinais. In: Cruz GMG,
"Coloproctologia", Vol III, Parte XI, Capítulo 115, pg.
1579-1607, Ed Revinter, Rio de Janeiro, RJ, 2000.
21. Borges EL. Estomaterapia. In: Cruz GMG,
"Coloproctologia", Vol III, Parte XI, Capítulo 116, pg.
1608-1618, Ed Revinter, Rio de Janeiro, RJ, 2000.
22. Aguilar-NascimentoJE. Estomas: morbimortalidade e
fechamento. In: Cruz GMG, "Coloproctologia",
Vol III, Parte XI, Capítulo 117, pg.
1619-1623, Ed Revinter, Rio de Janeiro, RJ, 2000.
Endereço para correspondência:
GERALDO MAGELA GOMES DA CRUZ
Rua Rio de Janeiro, 2017 / apto. 1.401 - Lourdes
30160-042
Belo Horizonte - MG
Recebido em 20/11/2007
Aceito para publicação em 08/01/2008
Trabalho realizado no Grupo de Coloproctologia da Santa Casa da Misericórdia de Belo Horizonte e Faculdade de Ciências Médicas de Minas Gerais - Belo Horizonte - MG - Brasil.