
ARTIGOS ORIGINAIS
ESTOMA & CÂNCER RETAL: REVISĂO DE 195 ESTOMAS REALIZADOS EM 380 PACIENTES PORTADORES DE CÂNCER RETAL
Stoma and Rectal Cancer: Review of 195 Stomas Carried out in 380 Patients with Rectal Cancer
Geraldo Magela Gomes da Cruz1, MÔnica MourthÉ de Alvim Andrade2, Daniel Martins Barbosa Medeiros Gomes2, JosÉ Roberto Monteiro Constantino2, Bruno Cunha Chamone2
1 Mestre, Doutor e Professor Titular de Coloproctologia, TSBCP, TFBG, TALACP, TCBC, TISUCRS, FASCRS; 2 Pós-graduandos lato sensu em Coloproctologia (residência e especialização).
Resumo: Em uma casuística de 24.000 pacientes 923 eram portadores de tumores de intestino grosso (3.8%), 870 dos quais eram tumores colorretais (94,2%), dos quais 490 eram câncer no cólon (53,1%) e 380 no reto (41,2%) e apenas 53 tumores anais (5,7%). O objetivo deste trabalho é estudar 380 pacientes portadores de câncer retal, analisando, especificamente, os 195 estomas criados nos mesmos, estratificando-os em temporários e definitivos, descrevendo suas modalidades e indicações bem como suas complicações e abordagem cirúrgicas das mesmas. De 380 pacientes portadores de câncer retal 373 foram operados (98,2%) e 338 tiveram os tumores removidos (91,8%), tendo sido a retossigmoidectomia abdominal a técnica cirúrgica mais realizada (172 ou 45,3%), das quais, 133 com anastomose manual (35,0%) e 39 com anastomose mecânica (10,3%), seguida pela amputação abdominoperineal (135 casos ou 35,5%). Dos 373 pacientes operados foram realizados estomas em 195 (52,3%), 174 dos quais definitivos (46,6%) e 21 temporários (5,7%). Destarte, dos 195 estomas realizados, 174 foram definitivos (89,2%) e 21 temporários (10,8%). As modalidades de estomas mais realizados foram colostomias terminais (146 casos, 39,1%) e colostomias em alça (30 casos, 8,0%). Dos 21 estomas temporários nove foram colostomias em alça (5,2%) e 12 foram ileostomias em alça (7,0%). Em 16 dos 21 casos o estoma foi feito como protetor de anastomose em 133 casos de ressecção com anastomose manual (oito colostomias em alça e oito ileostomias em alça); e cinco foram realizados em 39 casos de anastomoses mecânicas, sendo uma colostomia em alça e quatro ileostomias em alça. Os 174 estomas definitivos foram feitos em 135 casos de amputação abdominoperineal, 35 em tumores irressecáveis e quatro em proctocolectomia, tendo sido 146 colostomias terminais (83,9%), quatro ileostomias terminais (2,3%), 21 colostomias em alça (12,1%) e três colostomias duplas (1,7%). Ocorreram 14 complicações (7,2%) nos 195 estomas executados, assim distribuídas: oito complicações em 146 colostomias terminais (5,5%), uma complicação dentre as 30 colostomias em alça (3,3%), três complicação nas três colostomias duplas (100,0%), duas complicações em 12 ileostomias am alça (16,7%) e nenhuma complicação entre as quatro ileostomias terminais. Estenose e prolapso foram as complicações mais comuns (quatro casos de cada).
Descritores: Estomas, câncer retal, estoma em câncer retal.
OBJETIVOS
O objetivo deste trabalho é estudar 380
pacientes portadores de câncer retal, analisando,
especificamente, os 195 estomas criados nos
mesmos, estratificando-os em temporários e definitivos,
descrevendo suas modalidades e indicações bem como
suas complicações e abordagem das mesmas. São
analisados os dados relacionados às várias cirurgias a que
os pacientes foram submetidos, tanto como casos
eletivos quanto como de urgência, estudando os que
receberam estomas, seja como opção cirúrgica em
cirurgias eletivas (e.g., estomas protetoras de anastomoses),
ou opção de conduta em cirurgias de urgência
(impossibilidade de anastomose imediata) ou mesmo como
alternativa cirúrgica única (pacientes com
tumores irressecáveis).
MATERIAL E MÉTODO
O material provém de um fichário
contendo 24.000 pacientes, dos quais 870 eram portadores
de câncer colorretal, diagnosticados como colônicos
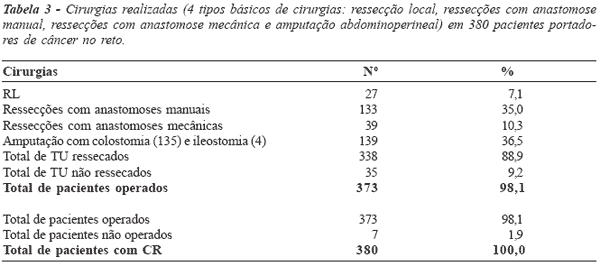
(490 casos) e retais (380 casos). Foram realizadas 370
cirurgias nos 380 pacientes, nos quais foram
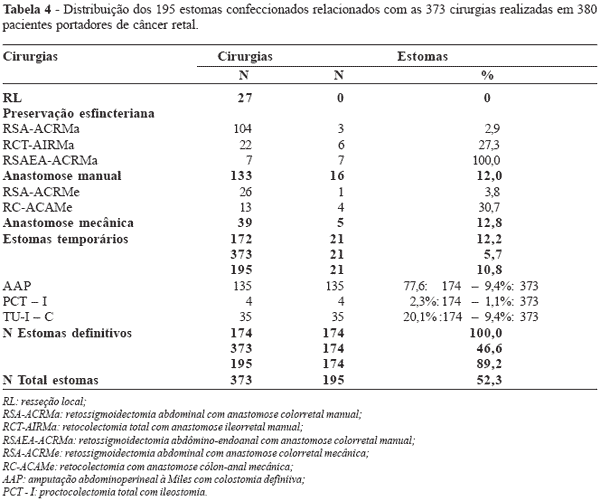
confeccionados 195 estomas. A casuística analisada
constitui-se desses 194 pacientes que receberam estomas
como opção cirúrgica, quer em forma de estomas
temporários quer em forma de estomas definitivos.
RESULTADOS
Incidência de câncer no intestino
grosso estratificados pelos cólons, reto e ânus:
houve 490 casos de tumores localizados nos cólons (53,1%), seguidos pelos tumores de reto
(380 casos, 41,2%) e apenas 53 tumores (5,7%)
localizados no ânus e canal anal (tabela 1 e figura
1).
 |
 |
Figura 1 - Distribuição de 973 tumores anocolorretais. |
 |
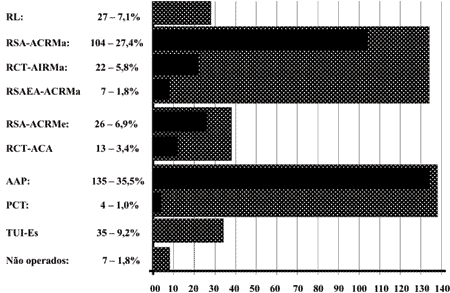 |
Figura 2 - Sinopse das incidências das 373 cirurgias realizadas em 380 pacientes portadores de câncer retal.
RL: resseção local; RSA-ACRMa: retossigmoidectomia abdominal com anastomose colorretal manual; RCT-AIRMa: retocolectomia total com anastomose ileorretal manual; RSAEA-ACRMa: retossigmoidectomia abdômino-endoanal com anastomose colorretal manual; RSA-ACRMe: retossigmoidectomia abdominal com anastomose colorretal mecânica; RCT-ACAMe: retocolectomia com anastomose cólon-anal mecânica; AAP: amputação abdominoperineal; PCT: proctocolectomia total. |
 |
 |
Figura 3 - Cirurgias realizadas (4 tipos básicos de cirurgias: ressecção local, ressecções com anastomose manual, ressecções com anastomose mecânica e amputação abdominoperineal) em 380 pacientes portadores de câncer no reto. |
 |
 |
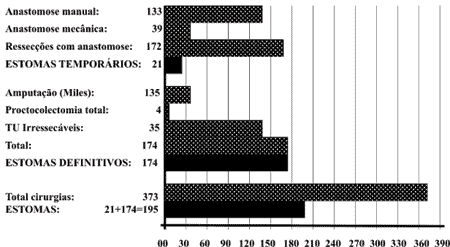 |
Figura 4 - Sinopse da distribuição dos 195 estomas relacionados com as 373 cirurgias realizadas em 380 pacientes portadores de câncer retal. |
 |
 |
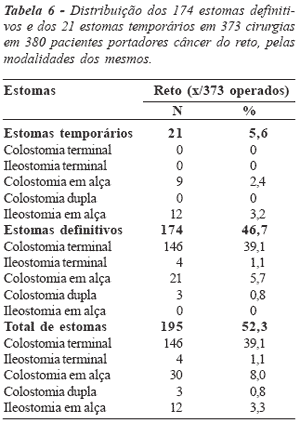
Figura 5 - Distribuição dos 174 estomas definitivos e dos 21
estomas temporários em 373 cirurgias em 380 pacientes portadores câncer do reto, pelas modalidades dos mesmos. |
 |
 |
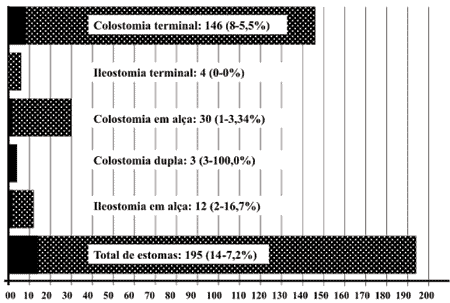 |
Figura 6 - Incidência de complicações das várias modalidades dos 195 estomas confeccionados relacionados com os vários procedimentos cirúrgicos realizados em 373 pacientes operados de câncer no reto. |
 |
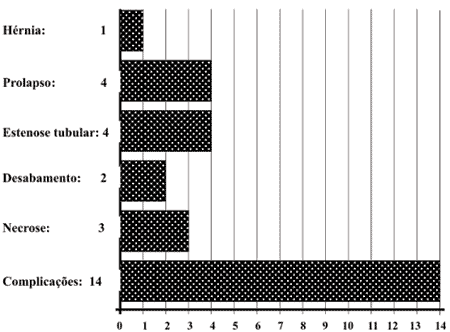 |
Figura 7 - Tipos de complicações (14) em 195 estomas em 373 pacientes operados de CR. |
DISCUSSÃO
O câncer colorretal insere-se entre os
quatro cânceres mais freqüentes no Brasil, excluindo-se
os tumores de pele, sendo a quinta causa de morte
entre as malignidades. Ocupa os terceiro e quarto
lugares em incidência, nas mulheres e nos homens,
respectivamente. Estimam-se 20.000 casos novos por ano
em nosso país 1,2.
Localiza-se, predominantemente, no reto (43 - 52,5% dos casos), seguido pelo cólon sigmóide (21,6
- 25%) e outros segmentos colônicos
1,2,3,4. Estes dados estão em correspondência com nossa casuística,
que mostrou 41,2% de tumores localizados no reto e
53,1% nos cólons.
O tratamento do câncer de reto é multidisciplinar, envolvendo, geralmente,
o coloproctologista, o oncologista e o radioterapeuta.
A cirurgia continua sendo a melhor opção
terapêutica quando se pretende tratamento curativo, tendo ao
seu lado a radioterapia e a quimioterapia
4.
Com a introdução da excisão total do
mesorreto (Heald et al, 1985)13foi possível a melhoria da
qualidade de vida dos pacientes, devido à preservação
dos esfíncteres anais. Entretanto, os casos de invasão
da musculatura esfincteriana, os tumores
indiferenciados localizados a menos de dois cm da linha pectínea e
os casos de dificuldade técnica (obesos, homens com
pelve muito estreita, tumores muito volumosos) indicam
a amputação abdominoperineal.
No presente estudo, 45,3% dos pacientes foram tratados por retossigmoidectomia abdominal
com anastomose colorretal e 36,6% por
amputação abdominoperineal. Outros trabalhos mostraram
resultados semelhantes: Saad-Rossne et al
2 demonstraram 57% de ressecções com anastomoses e 25% de
amputações abdominoperineais nos seus pacientes
portadores de câncer colorretal
2. Pinho et al
(2006)3 tiveram 45,3% de retossigmoidectomias e 27% de
amputações
abdominoperineais.3 A maior porcentagem
de amputações em nosso estudo deve-se ao fato de
grande quantidade dos nossos doentes terem sido
operados antes do conceito atual da excisão total do
mesorreto, portanto, mais pacientes tinham seus esfíncteres
ressecados.
7,1% dos nossos casos foram tratados por ressecção local, incidência semelhante à
encontrada na literatura. Nos EUA, até 5% dos pacientes são
tratados por este método.
A confecção de estomas nas cirurgias de
câncer retal é realizada em pacientes submetidos à
amputação abdominoperineal, por motivos óbvios, e
naqueles pacientes submetidos às ressecções com
preservação do esfíncter, quando as anastomoses são
muito baixas ou por imperfeições técnicas. O estoma
protetor ajuda a minimizar as graves complicações
decorrentes de uma fístula anastomótica
5.
No presente trabalho, 52,3% dos pacientes receberam algum tipo de estoma, sendo 46,6%
definitivos e 5,6% temporários. Os estomas definitivos foram
realizados em todos os pacientes submetidos à
amputação abdominoperineal, proctocolectomia total com
ileostomia e nos tumores irressecáveis. Meyerhardt et al
(2004)6 mostraram, em um estudo multicêntrico com 1330
pacientes, que a proporção de ressecções
abdominoperineais e a conseqüente realização de colostomias
definitivas no tratamento do câncer retal está relacionada ao
volume de casos operados em cada serviço, sendo
46,4% nos serviços com baixo volume cirúrgico, 41,3%
naqueles com volume intermediário e 31,8% naqueles
com alto volume.6 Já a incidência de estomas
temporários varia na literatura entre 30,7 % e 41%
7,8,9.
A taxa de complicação dos estomas em
nossa casuística foi de 7,2%, taxa esta impossível de ser
comparada às taxas relatadas na literatura, uma vez
que, em alguns estudos são levados em consideração
complicações mínimas (infecções urinárias,
incontinência urinária de alguns dias, incontinência fecal de
alguns dias, pequenos abscessos de parede abdominal,
dentre outros). Exatamente por este motivo algumas taxas
de morbilidade variam em torno de 10% e outras em
torno de até 70%10,11,12.
CONCLUSŐES
1. A incidência de câncer colorretal foi
de 3,8% em atendimento coloproctológico.
2. A relação de CR no intestino grosso
foi de 41,2% (380 casos).
3. A operabilidade dos pacientes foi de 98,2%.
4. A ressecabilidade dos tumores foi de 91,8%.
5. as cirurgias mais realizadas no CR foram a retossigmoidectomia (45,3%) e a
amputação abdominoperineal (35,5%).
6. A incidência de estomas foi de 52,3%
(195 casos), a maioria definitiva (174/195, 89,2%).
7. Os estomas temporários mais
comuns foram as ileostomias em alça (12 casos, 7,0%), e
a principal causa foi a proteção de anastomose (16
casos).
8. Os estomas definitivos mais comuns foram as colostomias terminais (146 casos, 83,9%),
sendo a amputação abdominoperineal a principal causa
(135 casos).
9. A incidência de complicações foi de
7,2% (14 em 195 estomas), mais comuns nas
colostomias duplas (100,0% em três casos).
10. As principais complicações foram
as estenoses (4 casos) e os prolapsos (4 casos).
Abstract: The aim of this report is to analyze 380 patients with rectal cancer with special concern to the 195 stomas carried out with particular reference to temporary and definitive stomas as well as several surgical techniques used and their indications and complications. Three hundred seventy three out of 380 patients underwent surgery (98.2%) being 373 tumors resected (91.8%). As far as surgical technique is concerned abdominal rectosigmoidectomy was carried out in 172 of 338 patients who had their tumors removed, being 133 with hand anastomoses (35.0) and 39 with stapled anastomoses (10.3%). Miles procedure was made in 135 (35.5%), local excision in 27 (7.1%) and proctocolectomy and end ileostomy in four patients (1.0%). One hundred ninety five of 373 patients who underwent surgical treatment had stomas created in their abdomen (52.3%), being 174 definitive (46.6%) and 21 temporary (5.7%). So 174 of the 195 stomas carried out were definitive (89.2%) and 21 temporary (10.8%). One hundred and forty six of 195 stomas were end colostomies (39.1%), four end ileostomies (1.1%), 30 loop colostomies (8.0%), three double colostomies (0.8%) and 12 loop ileostomies (3.2%). As far as 21 temporary stomas performed in 172 cases of local excision and abdominal rectosigmoidectomy (12.2%) are concerned nine were loop colostomy (5.2%) and 12 loop ileostomy (7.0%). Sixteen of 21 temporary stomas were made in 133 cases of hand anastomoses, being eight loop colostomies (6.0%) and eight loop ileostomies (6.0%); and five in 39 cases of stapled anastomoses, being one loop colostomy (2.6%) and four loop ileostomies (10.2%). And as far as 174 definitive stomas are concerned they were performed in 135 patients undergoing Miles procedure, four in rectocolectomy and 35 in non resectable tumors. One hundred forty six stomas were end colostomy (83.9%), four end ileostomy (2.3%), 21 loop colostomy (12.1%) and three double colostomy (1.7%). So Miles procedure corresponded to 100.0% of end colostomy (135 cases), as well as four cases of proctocolectomy and 35 cases of acute abdomen, totalizing 174 cases of definitive stomas. Eleven of 35 stomas for non resectable tumors were end colostomy, 21 were loop colostomy and three double colostomy. The incidence of stoma complications were 7.2% (14 cases in 195 stomas): eight complications in 146 end colostomies (5.5%) (one necrosis, two collapses, three stenosis, one prolapse and one paracolostomic hernia); one in 30 loop colostomies (3.3%) (one necrosis); three in three double colostomies (100.0%) (one stenosis and two prolapses); two in 12 loop ileostomies (16.7%) (one necrosis and one prolapse); and no complications in four end ileostomies.
Key words: Stoma, rectal cancer, stoma and rectal cancer.
Referências
1. Malheiros APR, Teixeira MG, Habr-Gama A, Alcântara
PSM. Resultados do tratamento cirúrgico do câncer colo-retal
em doentes de idade até 64 anos e de 65 anos ou mais. Rev
bras Coloproct, 2005; 25(2): 128-136.
2. Saad-Rossne R, Prado RG, Bakonyi Neto A, Lopes OS,
Nascimento SN, Santos CRV, Pracucho EM, Chaves FRP,
Ioriatti ES, Siqueira JM. Estudo retrospectivo de pacientes
portadores de câncer colorretal atendidos na Faculdade de
Medicina de Botucatu no período de 2000-2004. Rev bras
Coloproct, 2005; 25(1): 31-37.
3. Pinho MSL, Ferreira LC, Kleinubing Jr H. Tratamento
cirúrgico do câncer colorretal: resultados a longo prazo e análise
da qualidade. Rev bras Coloproct, 2006; 26(4): 422-429.
4. Cruz GMG, Ferreira RMRS, Neves PM. Cirurgias para
câncer retal _ estudo retrospectivo de 380 pacientes
submetidos à cirurgia para câncer retal, ao longo de quatro décadas.
Rev bras Coloproct, 2005; 25(4): 309-331.
5. Giuliani D, Willemsen P, Van Est F, Vanderveken M.
A defunctioning stoma in the treatment of lower third
rectal carcinoma. Acta Chir Belg, 2006; 106(1):40-43.
6. Meyerhardt JA, Topper JE, Niedzwiecki D, Hollis Dr,
Schrag D, Ayanian JZ et al. Impact of hospital procedure volume
on surgical operation and long-term outcomes in
high-risk curatively resected rectal cancer: findings from the
Intergroup 0114 Study. J Clin Oncol, 2004; 22(1): 166-174.
7. Marusch F, Koch A, Schmidt U, Geibetaler S, Dralle H,
Saeger HD, Wolff S, Nestler G, Pross M, Gastinger I, Lippert
H. Value of a protective stoma in low anterior resections
for rectal cancer. Dis Colon Rectum, 2002; 45(9): 1164-71.
8. Gastinger I, Marusch F, Steinert R, Wolff S, Koeckerling
F, Lippert H; Working Group `Colon/Rectum
Carcinoma'. Protective defunctioning stoma in low anterior resection
for rectal carcinoma. Br J Surg, 2005; 92(9): 1137-42.
9. Poon RT, Chu KW, Ho JW, Chan CW, Law WL, Wong
J. Prospective evaluation of selective defunctioning stoma
for low anterior resection with total mesorectal excision. World
J Surg, 1999; 23(5): 463-7; discussion 467-8.
10. Robertson I, Leung F, Hughes D, Spiers M, Donnelly
L, Mackenzie I, Macdonald A. Prospective analysis of
stoma-related complications. Colorectal Dis, 2005; 7(3): 279-285.
11. Thalheimer A, Bueter M, Kortuem M, Thiede A, Meyer
D. Morbidity of temporary loop ileostomy in patients
with colorectal câncer. Dis Colon Rectum, 2006; 49(70: 1011-7.
12. Mahjoubi B, Moghimi A, Mirzaei R, Bijari A. Evaluation
of the end colostomy complications and the risk
factors influencing them in Iranian patients. Colorectal Dis,
2005; 7(6): 582-7.
13. Heald RJ, Ryall RDH. Recurrence and survival after
total mesorectal excision for rectal cancer. Lancet 1986;1:1479-1482.
Endereço para correspondência:
Geraldo Magela Gomes da Cruz
Rua Rio de Janeiro, 2017, ap. 1401 - Lourdes
Belo Horizonte - Minas Gerais
CEP: 30160-042
Recebido em 05/11/2007
Aceito em 27/12/2007
Trabalho realizado pelo Grupo de Coloproctologia da Santa Casa de Belo Horizonte e Faculdade de Ciências Médicas de Minas Gerais.