
RELATO DE CASOS
LINFANGIOMA PERINEAL: RELATO DE CASO
Perineal Lymphangioma: A Case Report
ALLINE MACIEL PINHEIRO BORGES1; FLÁVIA BALSAMO2; JULIANA MAGALHÃES LOPES1; RODRIGO BRITTO DE CARVALHO1; ANDRÉ LUIGI PINCINATO1; GALDINO JOSÉ SITONIO FORMIGA3
1Residentes do Serviço de Coloproctologia do Hospital Heliópolis- São Paulo, S.P; 2 Assistente do Serviço de Coloproctologia do Hospital Heliópolis- São Paulo, S.P., TSBCP; 3 Chefe do Serviço de Coloproctologia do Hospital Heliópolis- São Paulo, S.P., TSBCP.
RESUMO: O linfangioma é uma neoplasia benigna que pode se manifestar em qualquer local do corpo, sendo a localização perineal ou retrorretal bastante incomuns. Apresenta sintomatologia inespecífica, podendo manifestar-se de diversas formas, como o abaulamento perineal e compressão de estruturas pélvicas. Relata-se um caso de linfangioma perineal com ênfase em seu tratamento já que esta entidade clínica, apesar de benigna, tem potencial de malignização.
Descritores: linfangioma, higroma, tumores, neoplasias, malformaçőes.
INTRODUÇÃO
O linfangioma é uma neoplasia bastante incomum no períneo, havendo alguns casos
relatados no espaço retrorretal. Trata-se de uma
malformação vascular de baixo fluxo do sistema linfático,
podendo ser localizado ou difuso, microcístico,
macrocístico (também chamado de higroma cístico) ou
misto.1
A literatura limita-se a poucos relatos de casos, e somente estudos maiores têm conseguido
proporcionar uma estimativa da incidência global
desses tumores na pelve.2
O objetivo deste trabalho é relatar um caso
de linfangioma perineal e o tratamento cirúrgico.
RELATO DO CASO
JPM, 56 anos, masculino, branco, aposentado, natural de São Geraldo-MG e procedente de São
Paulo-SP. Há quatro meses com abaulamento entre a
bolsa escrotal e a nádega direita, associado a
desconforto local. Apresentava antecedente de hipertensão
arterial, em uso de hidroclorotiazida 25 mg e amilorida 2,5
mg por dia. Foi tabagista por 10 anos (24 cigarros/dia),
tendo parado há 35 anos.
Ao exame físico geral não apresentava
alterações e ao exame proctológico, evidenciava-se
abaulamento da região perineal ântero-lateral direita, sem
orifícios fistulosos, sinais flogísticos ou lesões de pele.
A palpação local revelava tumoração de
consistência amolecida, indolor, medindo aproximadamente 8 cm
de diâmetro. A retossigmoidoscopia foi realizada até
10 cm, sem alterações, não progredindo por dor.
O enema opaco mostrou livre progressão
do contraste até o ceco, sem falhas de enchimento. A
ultra-sonografia de partes moles evidenciou um nódulo
sólido, encapsulado, de limites bem definidos,
pobremente vascularizado, medindo cerca de 6,8 x 3,8 cm em
região perineal direita, com textura de gordura.
A tomografia computadorizada (TC) de pelve revelou
lesão perineal hipodensa junto ao reto, porém com
plano de clivagem (figura 1).
 |
Figura 1 - TC de pelve. |
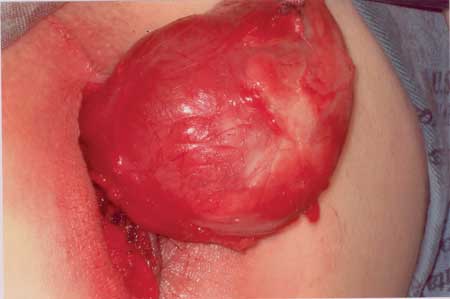 |
Figura 2 - Ressecção do tumor. |
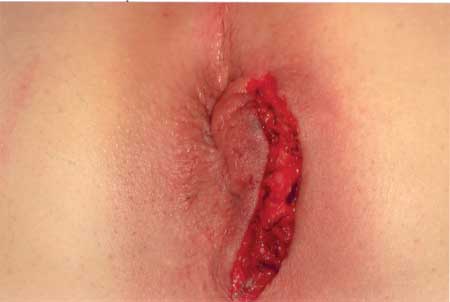 |
Figura 3 - Aspecto após retirada da peça. |
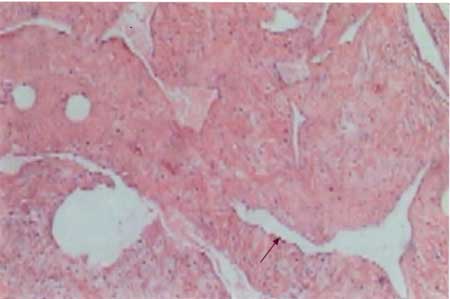 |
Figura 4 - Anátomo- patológico (400X). |
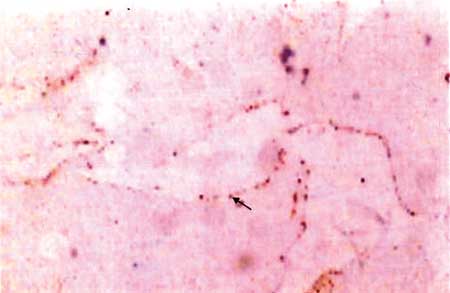 |
Figura 5 - Imuno-histoquímica (400X). |
DISCUSSÃO
O linfangioma macrocístico ou higroma
cístico é assim definido quando contém espaços císticos
maiores de 2 cm3. É mais comumente encontrado no
pescoço, axila, tórax, mediastino, região inguinal, e em
sua maioria, diagnosticado antes dos dois anos de
idade. Pode ser solitário ou multifocal, persistente, de
crescimento lento ou raramente involuir, além de infiltrar
ou comprimir estruturas vitais adjacentes durante
episódios de hemorragia intralesional ou super
infecção.3
O tipo microcístico é mais comum,
contém cavidades menores de 2
cm3 e ocorre no pescoço, ombro, região proximal dos membros e períneo,
sendo diagnosticado ao final da infância. Podem ser
solitários ou multifocais, bem circunscritos ou
infiltrativos.3
A sintomatologia é inespecífica e pode
apresentar-se como abaulamento, depressão e
deformidade da região pré-coccígea, sacral ou perineal, bem
como compressão de estruturas pélvicas ou ainda por
complicações como abscessos retrorretais recorrentes
e fístulas.4,5 As anormalidades linfáticas no
trato gastrointestinal podem causar hipoalbuminemia
como conseqüência de enteropatia crônica perdedora de
proteína. As duas principais complicações do
linfangioma são sangramento intralesional e
infecção.1
O diagnóstico é feito através da história
clínica, exame físico e exames complementares como
TC, ressonância nuclear magnética (RNM),
ultra-sonografia transretal (USG), mas principalmente com a
anatomia patológica e
imuno-histoquímica.6
A documentação radiológica é realizada
melhor pela RNM, embora o USG seja um agente
auxiliar útil na confirmação da presença de
linfangioma macrocístico. Apresenta-se com hipersinal em T2.
As lesões microcísticas têm sinal intermediário em T1
e intermediário/alto em T2.1
Alguns estudos afirmam que a lesão
não deve ser biopsiada tanto pelo risco de infecção
como pela disseminação tumoral, caso seja de
natureza maligna.2
O linfangioma tem aparência histológica
variada com dilatações multicísticas dos canais linfáticos
e espaços separados por septos fibrosos, que
são desconectados dos vasos linfáticos normais. As
paredes são revestidas por células endoteliais e podem
ter musculatura lisa de espessura variável em sua
camada externa. Em seu lúmen pode haver linfa,
material protéico ou eritrócitos, semelhante às
malformações venosas. 3
O achado de imuno-histoquímica mais
comum é a positividade para os marcadores CD31 e
CD34.7
Recentemente foi desenvolvido o marcador D2-40, um anticorpo monoclonal contra o antígeno
M2A e é altamente específico para o endotélio linfático
e negativo para o endotélio normal ou malformações
venosas, arteriais ou capilares.3
As duas estratégias para tratamento
das anormalidades linfáticas são escleroterapia e
ressecção cirúrgica. A escleroterapia visa à obliteração
luminal do linfático pela destruição endotelial com
subseqüente fibrose. O etanol é considerado o agente
esclerosante mais efetivo, porém a injeção é dolorosa,
requerendo anestesia /analgesia. Os principais efeitos colaterais
são: necrose e neuropatia locais. A absorção sistêmica
pode causar arritmia cardíaca, vasoconstricção pulmonar
ou hipotensão sistêmica. Outro agente esclerosante é
o Ethibloc®, uma solução de etanol, aminoácidos e
agente de contraste e que tem eficácia variando entre 20
_ 65%. Outra opção é o OK _ 432, uma
preparação liofilizada derivada do
Streptococcs pyogenes, que induz a resposta inflamatória local intensa com fibrose
e tem demonstrado sucesso (60-100% de
resposta).1 Não fizemos opção pela tentativa de escleroterapia por
não conhecer a natureza da lesão no pré-operatório, e
também por se tratar de lesão grande para a
realização deste procedimento.
Embora a maior parte dos linfangiomas nos adultos seja assintomática e benigna, recomenda-se
que sejam ressecados pelo potencial de malignidade com
o decorrer do tempo4, conduta por nós escolhida
pela mesma razão.
Além disso, a ressecção cirúrgica é o
único caminho para a cura potencial do
linfangioma.8 A excisão parcial pode ser realizada, mas o cirurgião
deve sempre vislumbrar a excisão total, a qual, na
maioria das vezes é
factível.1 Isto também foi possível em
nosso caso. Em cada ressecção, há necessidade de
focalizar a região anatômica afetada, bem como seus
limites vasculares e estar preparado para tempo
cirúrgico prolongado.1 A recorrência descrita é
40% para excisão incompleta e 17% para excisão
completa macroscopicamente.1
No caso relatado, a ressecção foi
completa macroscopicamente, mas o seguimento de 12
meses ainda é insuficiente para determinarmos recidiva.
ABSTRACT: Lymphangioma is a benign neoplasm that can manifest anywhere in the body. The perineal or retrorectal localization is very uncommon. It presents unspecific symptomatology such as compression and displacement of pelvic structures. A case of perineal lymphangioma is reported emphasizing its treatment considering that they are benign tumors with malignant potential.
Key words: lymphangioma, hygroma, tumors, neoplasms, malformations.
Referências
1. Christison-Lagay ER, Fishman SJ. Vascular Anormalies.
Surg Clin N Am 2006; 86: 393 _ 425.
2. Hobson KG, Ghaemmaghami V, Roe JP, et al. Tumors of
the Retrorectal Space Dis Colon Rectum 2005; 48: 1964 _ 1974.
3. Legienh GM, Heran MKS. Classification, Diagnosis
and Interventional Radiologic Management of
Vascular Malformations. Orthop Clin N Am 2006; 37: 435 _ 474.
4. Wolpert A, Beer-Gabel M, Lifschitz O, et al. The
management of presacral masses in the adult. Tec coloproctol 2002; 6:43
_ 49.
5. Habr-Gama A, Vieira MJF, Marchan JÁ, et al.
Retrorrectal Tumors in Adults. A report of five cases. ABCD Arq Bras
Cir Digestive 1986; 1 (3): 71 _ 78.
6. Glasgow SC, Birnbaum EH, Lowney JK, et al.
Retrorectal Tumors: A diagnostic and Therapeutic Chalenge. Dis
Colon Rectum 2005; 48: 1581 _ 1587.
7. Miettinen M, Blay JY, Kinblom LG, Sobin LH. In:
Hamilton SR, Daltonen LA, editors. World Health
Organization Classification of Tumours. Pathology and Genetics
of Tumour of the Digestive System. Lyon: IARC Press;
2000. p142.
8. Ludwing KA, Kalady MF. Trans- Sacral Approaches
for Presacral Cyst/Rectal Tumors. In: Operative techniques
in General Surgery.Elsevier Inc; 2005. p 126-136.
Endereço para correspondência:
FLÁVIA BALSAMO
Serviço de Coloproctologia do Hospital Heliópolis
R. Cônego Xavier, 276- Vila Heliópolis
04231-030- São Paulo, S.P.
Fone: 11- 2274-7600 (ramal 244)
Fax: 11- 22747646
E-mail: flabal@uol.com.br
Recebido em 13/12/2007
Aceito para publicação em 01/02/2008
Trabalho realizado no Serviço de Coloproctologia do Hospital Heliópolis, São Paulo, SP.