
RELATO DE CASOS
TUMOR DE BUSCHKE-LOWESTEIN: TRATAMENTO COM IMIQUIMOD PARA PRESERVAÇĂO ESFINCTERIANA. RELATO DE CASO
Buschke-Lowenstein Tumor: Imiquimod Therapy to Esphincter Preservation. Case Report
Fernanda Meira Pinto Coelho1; Aline Landim Mano2; Melina da Silva Bacellar3; Lina Maria Góes de Codes4; Elias Luciano Quinto de Souza5; Euler de Medeiros Azaro Filho6
1 Médica estagiária de Coloproctologia do Hospital São Rafael; 2 Médica residente de Coloproctologia do Hospital São Rafael; 3 Médica assistente de Coloproctologia do Hospital São Rafael; 4 Médica assistente de Coloproctologia do Hospital São Rafael; 5 Médico assistente de Coloproctologia do Hospital São Rafael; 6 Médico cordenador de Coloproctologia do Hospital São Rafael.
RESUMO: O tumor de Buschke-Lowestein, também conhecido como condiloma acuminado gigante é uma lesão de aspecto verrucoso, extensa, envolvendo a região ano-genital. Não representa uma lesão maligna por critérios histológicos, embora exista claramente um potencial de malignização, e tenha um comportamento agressivo. Não existe um consenso sobre o seu tratamento, aventando-se o uso de drogas quimioterápicas aplicadas local ou sistematicamente, uso de imunoterapia, radioterapia e ressecções cirúrgicas amplas isoladas ou em combinação com outras terapias. Relatamos um caso onde a opção de tratamento foi o imiquimod creme 5%. A lesão envolvia musculatura esfincteriana e, sendo assim, a cirurgia acarretaria perda da continência fecal, causando ao paciente o ônus de um estoma definitivo. Após tratamento durante 20 semanas, o tumor apresentou regressão significativa de tamanho, sendo realizado excisão local da lesão residual com preservação esfincteriana.
Descritores: Condiloma acuminado; Imiquimod; tumor de Buschke-Lowenstein; HPV; tratamento.
INTRODUÇÃO
O condiloma acuminado gigante ou tumor de Buschke-Lowenstein (TBL) é uma forma rara de
apresentação do condiloma acuminado anogenital, que
por sua vez é uma doença sexualmente transmissível
relacionada ao Papilomavírus humano (HPV)
(1).
A descrição clássica do TBL é uma
grande lesão vegetante, verrucosa, de aspecto exofítico.
Possui um crescimento lento e a despeito das suas
características histopatológicas demonstrarem tratar-se
de um tumor benigno, tem um comportamento
agressivo localmente (2). Estas lesões podem ser
consideradas também como lesões de risco para transformação
e desenvolvimento de carcinoma
escamo-celular.(3)
A melhor estratégia terapêutica no TBL
não foi estabelecida. Têm sido usado agentes
tópicos, imunoterapia, quimiorradioterapia e cirurgia. A
cirurgia, isoladamente ou em conjunto com outros
métodos, pode ocasionar ressecções extensas e a invasão
do esfíncter anal pode levar a uma
ressecção abdominoperineal.(4)
Outra característica muito freqüente do TBL
é a sua tendência em recidivar, com índices de
recorrência em torno de 60%.(5)
O imiquimod é uma substância
imunomoduladora que vem sendo usada no tratamento de lesões
virais, capaz de potencializar a resposta imunológica ao
HPV.(6) Por causa da extensão da doença deste paciente,
optamos por iniciar o tratamento com imiquimod, e em
decorrência da excelente resposta obtida,
apresentamos a opção de incluir esta terapia no tratamento do TBL.
RELATO DE CASO
Paciente do sexo masculino, 40 anos, homossexual, com sorologia positiva para o vírus
da imunodeficiência humana há 11 anos.
Encontrava-se em tratamento regular com anti retrovirais com as
drogas TMC 114, TMC 125, Ritonavir, Vireaid,
Lamivudine há 01 ano e Fusion há 02 anos, apresentando
contagem de células CD4 variando entre 380 a 500. Há
11 meses refere inicio do quadro clínico com queixa
de dor anal e lesão vegetante de tamanho pequeno
em região perianal, fez uso de analgésicos
e antiinflamatórios tópicos, sem resposta clínica.
Esta lesão apresentou aumento progressivo de tamanho
nos últimos 02 meses, quando o paciente procurou
ambulatório de coloproctologia do nosso serviço.
O exame proctológico identificou uma
lesão vegetante, com aspecto verrucoso, com cerca de
15 centímetros de diâmetro, localizada em região
perianal, ocupando principalmente quadrante anterior direito,
com prolapso mucoso circunferencial associado. Ao
toque retal verifica-se hipotonia esfincteriana. (Figura 1)
 |
Figura 1 - Lesão vegetante e verrucosa em região perianal
prévia ao tratamento. |
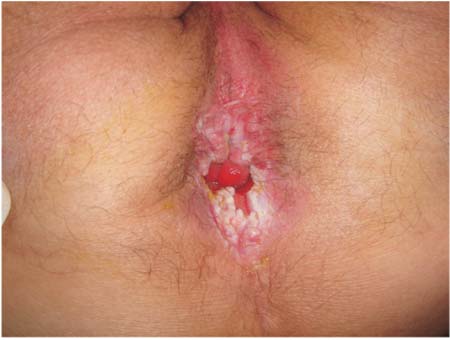 |
Figura 2 - Lesão residual após tratamento com Imiquimod. |
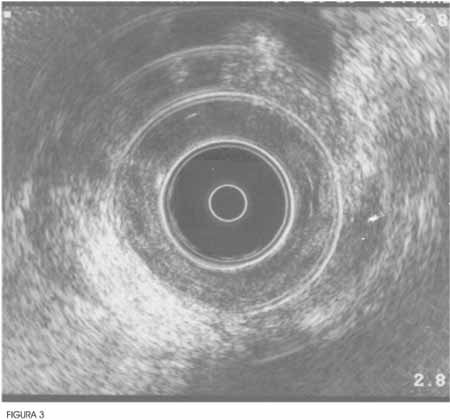 |
Figura 3 - Aspecto ultra-sonográfico da lesão acometendo
musculatura estriada. |
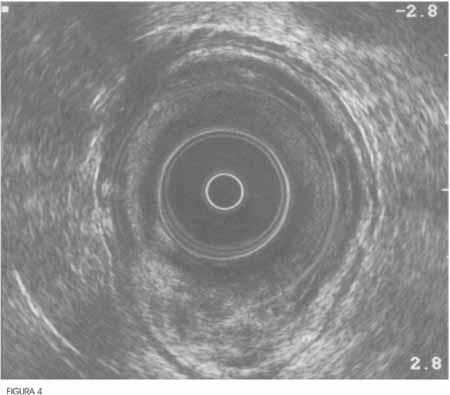 |
Figura 4 - Aspecto ultra-sonográfico do prolapso mucoso. |
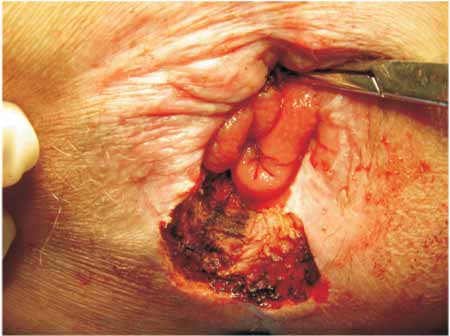 |
Figura 5 - Pós-ressecção da lesão. |
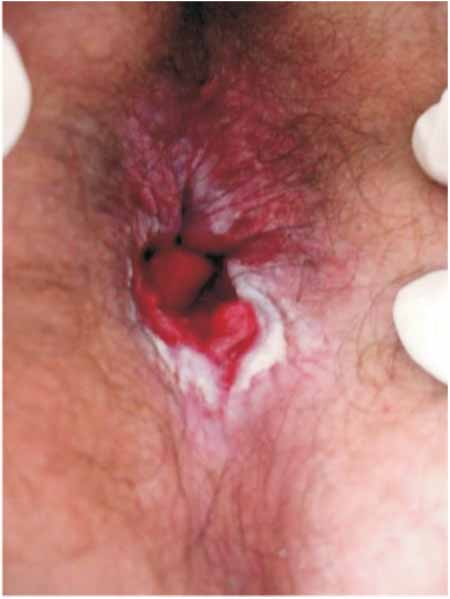 |
Figura 6 - Resultado final. |
DISCUSSÃO
O condiloma acuminado da região anogenital
é causado pelo Papilomavírus humano (HPV), e os
tipos 6, 11, 16 e 18 são os principais
responsáveis.(7) Foi considerada a doença sexualmente transmissível
mais diagnosticada em nosso meio. Sua incidência vem
aumentando, associada a estados de
imunossupressão, particularmente à
AIDS.(8) Nestes pacientes, costuma ser mais agressivo, com crescimento rápido, alto
índice de recidiva e pouca resposta à terapia
convencional.(9)
O Tumor de Buschke-Lowestein ou condiloma acuminado gigante é a forma de apresentação onde
à lesão atinge proporções muito volumosas, com
características locais de agressividade, invadindo e
causando deformidade nos tecidos adjacentes. Pode
apresentar fistulização, porém não ocorre invasão
linfática, vascular ou neuronal, além de não possuir potencial
de metastatização. (10) O risco de degeneração do
TBL para carcinoma escamo-celular é alto, variando
entre 30 a 56%, diferindo do condiloma acuminado
simples, que possui uma incidência de apenas 2%.
(11,12)
Existem diversas abordagens terapêuticas
para o condiloma acuminado gigante, com medicações
tópicas, criocirurgia, excisão cirúrgica,
imunoterapia, quimioterapia, radioterapia, laser, eletrocoagulação
e oxigenoterapia hiperbárica. (13,14)
No TBL, devido à sua extensão, ao índice alto
de recorrência e pelo risco de malignização, a excisão
radical é o tratamento mais utilizado, isoladamente ou em
combinação com outras modalidades terapêuticas.
(15)
Nós relatamos um caso de TBL com envolvimento significativo da musculatura interna
e externa do ânus. Este padrão de acometimento
acarretaria uma opção cirúrgica com excisão ampliada
ou uma amputação abdominoperineal, o que levaria
ao paciente o ônus de incontinência ou até mesmo de
um estoma definitivo. Devido a este fato, optamos por
tentar uma modalidade terapêutica com o uso de uma
substância imunomoduladora, o Imiquimod creme a 5%.
O Imiquimod é uma medicação
tópica imunoterápica da família imidazoquinolina, atua
pela indução da produção de interferon alfa e
citocinas, potencializando a resposta imunológica contra as
células infectadas pelo HPV. (16,17)
Imiquimod creme a 5% é aplicado
topicamente pelo próprio paciente. Este tratamento já é
reconhecido como uma opção para lesões anogenitais
causadas pelo HPV, e tem sido usado com êxito no
tratamento de lesões pré-malignas e malignas da pele como
Doença de Bowen e ceratose actínica.
(18)
Os efeitos colaterais são mínimos e não
exigem interrupção do tratamento, sendo relatados
queimação local, eritema e ulcerações cutâneas superficiais.
(6,18) Um fator limitante do uso mais amplo, em nosso meio,
é que se trata de uma medicação dispendiosa.
É preconizado o uso do Imiquimod creme a 5%, três vezes por semana, em dias alternados,
por um período de 12 a 16 semanas. Nosso
plano terapêutico seguiu esta recomendação, porém
estendemos para 20 semanas devido à
permanência de lesões residuais. Após este período não
houve regressão total, permanecendo pequena área
afetada, que foi tratada com excisão local. Durante o
tratamento, observou-se substituição das verrugas
por tecido cicatricial e esbranquiçado.
Após 10 meses de tratamento, o paciente
encontra-se livre de doença, e mantém
acompanhamento trimestral. Este seguimento é necessário para
vigilância de lesões malignas, devido ao TBL possuir
alto índice de recidiva. (19)
ABSTRACT: Buschke-Lowestein tumor or giant condyloma acuminatum is a verrucous, large lesion in the anorectal and perianal regions. It is not a malignant lesion in histopathologic findings. However, there is a risk of malignancy and trends an aggressive behavior. There is not a gold standard therapy, with the use of topical or systemic chemotherapy, immunotherapy, radiation therapy and large surgical resections. These surgical resections can be doing alone or in combinations with others therapies (multimodality therapy). The authors describe a case that the treatment option was the imiquimod cream 5%. The lesion invades in the anal sphincters, so fecal incontinence will result after surgery and a colostomy was mandatory. After 20 weeks treatment, the tumor presented a great regression, and it was treated with local excision and avoided a mutilating procedure.
Key words: Condyloma acuminatum; Imiquimod; Buschke-Lowenstein tumor; HPV; Treatment.
Referências
1. Miles AJG, Mellor CH, Gazzard B, Allen-Mersh TG,
Wastell C. Surgical management of anorectal disease in HIV-
positive homosexuals. Br J Surg, 1990;77:869-71.
2. Trombetta LJ, Place RJ. Giant condyloma acuminatum of
the anorectum: trends in epidemiology and management:
report of a case and review of the literature. Dis colon Rectum
2001; 44(12): 1878-86.
3. Chao MW, Gibbs P. Squamous cell carcinoma arising in
giant condyloma acuminatum (Buschke-Lowestein tumor). Asian
J Surg. 2005 Jul; 28(3):238-40.
4. Bertram P, Treutner KH, Rubben A, Hauptmann
S, Schumpelick V. Invasive squamous-cell carcinoma in
giant anorectal condyloma (Buschke-Lowestein
tumor). Langenbecks Arch Chir. 1995;380(2):115-8.
5. Mistrangelo M, Mobiglia A, Cassoni P, Castellano I, Maass
J, Martina MC et al. Verrucous carcinoma of the anus or
Buschke-Lowestein tumor of the anus: staging and treatment.
Report of 3 cases. Suppl Tumori. 2005 May-jun;4(3):S29-30.
6. Lopes-Paulo F. O uso do imiquimod no tratamento de lesões
anais induzidas por HPV. Rev bras Coloproct, 2005;25(3): 269-271.
7. Sobrado CW, Andraus W, Marques CFS, Nahas SC,
Bochini SF, Nadalin V et al. Condiloma acuminado perianal
gigante recidivante tratado com radioterapia. Experiência inicial e
relato de caso. Ver bras Coloproct, 1999; 19(2): 103-107.
8. Palefsky J, Holly EA, Gonzales J, Lamborn K, Hollander
H. Natural history of anal cytologic abnormalities
and papillomavirus infection among homosexual men with
group IV HIV disease. J AIDS, 1992; 5: 1258-65
9. Safavi A, Gottesman L, Dailey TH. Anorectal surgery in
the HIV patient: update. Dis Colon Rectum, 1991; 34: 299-304.
10. Hull MT, Eble JN, Priest JB, Mulcahy JJ. Ultraestructure
of Buschke-Lowenstein tumor. J urol 1981; 126(4): 485-89.
11. Hyacinthe M, Karl R, Coppola D, Goodgame T, Redwood
W, Goldenfarb P et al. Squamous-Cell Carcinoma of the Pelvis
in a Giant Condyloma Acuminatum: Use of
neoadjuvant chemoradiation and surgical resection. Report of a case.
Dis Colon Rectum 1998; 41: 1450-1453.
12. Prasad ML, Abcarian H. Malignant potential of
perianal condyloma acuminatum. Dis Colon Rectum 1980; 23: 191-7.
13. Tytherleigh MG, Birtle AJ, Cohen CE, Livingstone J,
Gilbert J. Combined surgery and chemoradiation as a treatment
for the Buschke-Lowenstein tumour. The Surgeon, 2006;
4(6): 368-383.
14. Fox PA. Human papillomavirus and anal
intraepithelial neoplasia. Curr Opin Infect Dis, 2006; 19(1): 62-6
15. Levy A, Lebbe C. Busckhe-Lowenstein tumour: diagnosis
and treatment. Ann Urol (Paris), 2006; 40(3):175-8.
16. Nadal SR, Manzione CR, Horta SHC, Calore EE.
Sistematização do atendimento dos portadores de infecção
perianal pelo papilomavirus humano (HPV). Rev bras Coloproct,
2004; 24(4):322-328.
17. Pehoushek J, Smith KJ. Imiquimod and 5%
Fluorouracil Therapy for Anal and Perianal Squamous Cell Carcinoma
in situ in an HIV-1 positive man. Arch Dermatol, 2001;
137: 14-16.
18. Kaspari M, Gutzmer R, Kaspari T, Kapp A, Brodersen JP.
Br J Dermatol 2002; 147: 757-759.
19. Chu QD, Vezeridis MP, Libbey NP, Wanebo HJ.
Giant condyloma acuminatum (Busckhe-Lowenstein tumor) of
the anorectal and perianal regions. Analysis of 42 cases.
Endereço para correspondência:
Fernanda Meira Pinto Coelho
Endereço Rua dos Radialistas 181/806, Pituba, Salvador-BA,
CEP 41.810-650
Tel: 71- 21096369 / 71- 99828316
Fax: 71- 33506202
E-mail: drafernandacoelho@bol.com.br
Recebido em 08/04/2008
Aceito para publicação em 25/06/2008
Trabalho realizado no Serviço de Coloproctologia do Hospital São Rafael, Salvador- Bahia - Brasil.